
Cherchez-vous le document d’orientation de l’ASPC pour les praticiens ?
Mis à jour le 28 octobre 2025
Les Points saillants sur les maladies du CCNMI fournissent aux cliniciens et aux praticiens de la santé publique du Canada des données à jour sur les principales maladies infectieuses pour la pratique de la santé publique au pays. Bien qu’il ne s’agisse pas d’un examen formel de la documentation, les informations sont recueillies auprès de sources clés, notamment l’Agence de la santé publique du Canada (ASPC), les Centers for Disease Control and Prevention (CDC) des États-Unis, l’Organisation mondiale de la Santé (OMS) et dans des documents évalués par les pairs.
Questions abordées dans ce numéro :
- Quelles sont les caractéristiques importantes de la rougeole?
- Où en sont les éclosions actuelles de rougeole?
- Quel est le risque actuelderougeole pour les Canadiens?
- Quelles mesures devrait-on prendre pour un cas soupçonné de rougeole ou de contact avec la rougeole?
Quelles sont les caractéristiques importantes de la rougeole?
Cause :
Le virus de la rougeole est un virus à ARN monocaténaire qui appartient au genre Morbillivirus de la famille de Paramyxoviridae. Le virus peut provoquer une infection de la rougeole qui prend naissance dans l’épithélium respiratoire du nasopharynx. La rougeole est hautement contagieuse.
Signes et symptômes :
Les symptômes de la rougeole commencent habituellement de 7 à 21 jours après l’exposition au virus et se manifestent sous forme par une forte fièvre (environ 38,3 °C), une toux, un nez qui coule, une conjonctivite (yeux rouges, larmoyants), des taches de Koplik (petites taches blanches à l’intérieur des joues) et une éruption cutanée sur tout le corps. L’éruption cutanée est le plus visible des symptômes et commence typiquement sur le visage et le haut du cou avant de s’étendre aux mains et aux pieds. Elle dure généralement de 5 à 6 jours avant de disparaître.
Gouvernement du Canada — Rougeole : Symptômes et traitement
Gravité et complications :
Parmi les complications de la rougeole, les plus courantes sont une infection de l’oreille et la diarrhée. Certaines personnes, cependant, développent des complications graves qui peuvent causer la mort. Celles-ci peuvent se traduire par :
- une pneumonie ;
- une défaillance respiratoire ;
- des complications liées à la grossesse (p. ex., fausse couche, accouchement prématuré, faible poids à la naissance) ;
- une encéphalite (enflure du cerveau).
En cas d’encéphalite, les complications à long terme peuvent comprendre la cécité, la surdité et un handicap intellectuel.
La panencéphalite sclérosante subaiguë (PESS), une affection neurologique, est une autre des complications à long terme de la rougeole. La PESS est une maladie rare, mais mortelle, qui se développe généralement de 7 à 10 ans après la rougeole, même si la personne semble s’être complètement remise de la maladie. Le risque de développer la PESS est plus élevé si la rougeole a été contractée avant l’âge de deux ans.
Gouvernement du Canada — Rougeole : Symptômes et traitement
CDC-Measles (Rubeola) – Complications
Épidémiologie :
Général :
La rougeole est répandue dans le monde entier, plus particulièrement dans certaines régions de l’Afrique et de l’Asie et reste l’une des principales causes de décès d’enfants évitables par la vaccination. La majorité (plus de 95 %) des décès dus à la rougeole surviennent dans des pays dont le revenu par habitant est faible ou dont les infrastructures sanitaires en place ne permettent pas de vacciner tous les enfants contre la rougeole.
Entre 2020 et 2022, plus de 61 millions de doses de vaccins contre la rougeole ont été reportées ou manquées en raison de retards liés à la COVID-19. La couverture vaccinale contre la rougeole a baissé, passant de 84 % en 2020 à 81 % en 2021, soit la couverture vaccinale la plus faible depuis 2008. En 2022, la couverture vaccinale est remontée à 83 %.
Après une baisse générale de la couverture vaccinale contre la rougeole pendant la pandémie de COVID-19, l’estimation mondiale des cas de rougeole a augmenté de 18 %, alors que les décès dus à la rougeole ont augmenté de 43 % entre 2021 et 2022, la plupart de ces décès étant survenus chez des enfants non vaccinés. En 2023, le nombre estimé de cas de rougeole a connu une baisse de 20 % (1,03 million de cas) et les décès dus à la rougeole ont diminué de 8 % (107 500 décès). En 2024, environ un million de cas soupçonnés ou confirmés ont été déclarés à l’OMS. Cela dit, le nombre de cas de rougeole estimés dans le monde est probablement bien plus élevé.
Tableau 1. Cas de rougeole déclarés par l’OMS, par région, Canada et États-Unis, 2018-2023
| Location | 2018 | 2019 | 2020 | 2021 | 2022 | 2023 |
| Afrique | 125,426 | 618,595 | 115,369 | 88,789 | 97,185 | 424 433 |
| Europe | 89,148 | 106,130 | 10,945 | 99 | 825 | 55 589 |
| Méditerranée orientale | 64,764 | 18,458 | 6,769 | 26,089 | 56,401 | 92 761 |
| Asie du Sud-Est | 34,741 | 29,389 | 9,389 | 6,448 | 49,201 | 85 368 |
| Pacifique occidental | 29,503 | 78,479 | 6,605 | 1,067 | 1,442 | 5 630 |
| Amériques | 16,714 | 21,971 | 9,996 | 682 | 47 | 14 |
| Canada | 28 | 113 | 1 | 0 | 3 | 12 |
| États-Unis d’Amérique | 375 | S. O. | 1,275 | 14 | S. O. | S. O. |
Remarque : Données reproduites à partir de l’indicateur de la rougeole de l’Observatoire mondial de la santé de l’Organisation mondiale de la santé (OMS) au 13 juillet 2023. Les données des États-Unis pour les années 2019, 2022 et 2023 ne sont pas disponibles.
World Health Organization’s Global Health Observatory (GHO)-Measles Indicator
The Lancet- Worrying global decline in measles immunization- January 2022
Canada :
La rougeole a considérablement diminué au fil du temps. Avant l’introduction du vaccin contre la rougeole en 1963, entre 10 000 et 90 000 personnes étaient infectées par la rougeole chaque année au Canada. Heureusement, les cas de rougeole ont considérablement diminué après l’introduction du vaccin, passant d’une moyenne de 9 863 cas annuels entre 1969 et 1983 à zéro cas en 2021 (figure 1). En 1998, le Canada a atteint le statut d’élimination de la rougeole (absence de transmission constante pendant plus de 12 mois).
Plus récemment, au Canada, en date du 1er mars, 224 cas de rougeole (173 confirmés, 51 probables) ont été déclarés pour l’année 2025.
Figure 1. Nombre de cas de rougeole déclarés au Canada par année depuis l’élimination de la rougeole en 1998 – 1er mars 2025
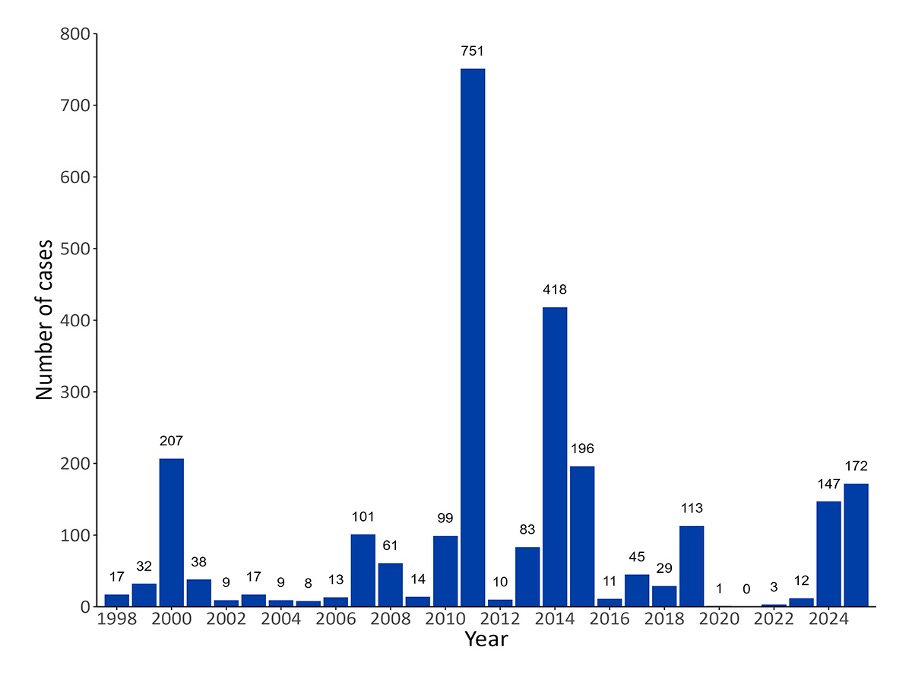
Remarque : Figure reproduite du Rapport hebdomadaire de surveillance de la rougeole et de la rubéole : Semaine 9 (du 23 février au 1er mars 2025)
Gouvernement du Canada — Rougeole : Pour les professionnels de la santé
États-Unis :
La rougeole est devenue une maladie à déclaration obligatoire aux États-Unis en 1912, avec environ 6 000 décès annuels en moyenne au cours de la première décennie de déclaration nationale. Aux États-Unis, avant l’arrivée du vaccin contre la rougeole en 1963, chaque année, entre trois et quatre millions de personnes étaient infectées par la rougeole, avec 300 à 400 décès par an. En 2000, les États-Unis ont obtenu le statut d’élimination de la rougeole.
Au cours de la dernière décennie, le nombre annuel de cas de rougeole a fluctué, atteignant un sommet de 1 274 cas en 2019. Entre septembre 2018 et septembre 2019, 26 éclosions ont été enregistrées, la plupart des cas ayant été signalés dans la ville de New York et dans le reste de l’État de New York. Au 27 mars 2025, 483 cas confirmés de rougeole ont été signalés.
Figure 2. Nombre de cas de rougeole aux États-Unis, 2000-2025
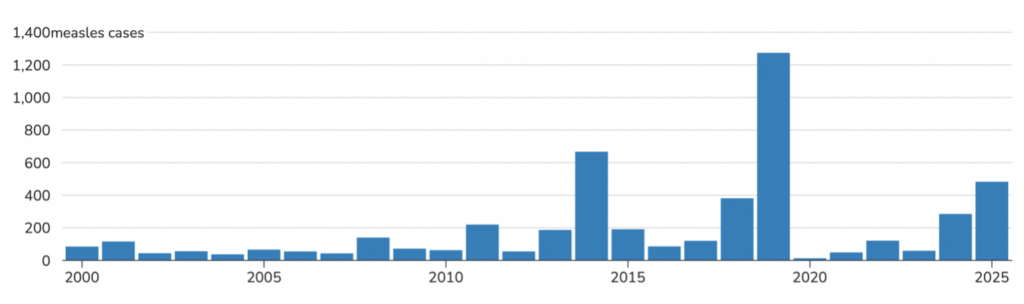
Remarque : Reproduit du document CDC — Measles (Rubeola) — Cases and Outbreaks. Données au 17 mars 2025. Le nombre de cas pour 2025 est préliminaire et sujet à modification.
CDC MMWR — National Update on Measles Cases and Outbreaks-January 1-October 1, 2019
Incubation :
L’incubation de la rougeole dure environ 10 jours, mais peut varier de 7 à 18 jours. L’éruption cutanée peut apparaître entre 14 et 21 jours après l’exposition.
Gouvernement du Canada — Rougeole : Pour les professionnels de la santé
Réservoir :
L’humain est le seul réservoir du virus de la rougeole.
Gouvernement du Canada — Rougeole : Pour les professionnels de la santé
Transmission :
La rougeole est l’une des maladies infectieuses les plus contagieuses au monde. Il se propage lorsqu’une personne infectée respire, tousse, éternue ou parle. Transmis par voie aérienne, le virus peut rester dans l’air ou sur une surface jusqu’à deux heures après qu’une personne quitte le lieu. Si une autre personne pénètre dans la zone contaminée ou touche une surface infectée, elle peut devenir infectée. La rougeole peut être transmise à d’autres personnes jusqu’à quatre jours avant l’apparition de l’éruption cutanée et jusqu’à quatre jours après sa disparition.
Le taux d’attaque secondaire ou la probabilité que l’infection par la rougeole se propage parmi les personnes à risque au sein d’un groupe spécifique (par exemple, les contacts étroits) est élevé (90 %). En d’autres termes, si une personne est atteinte de la rougeole, jusqu’à 9 contacts étroits sur 10 de cette personne, seront également infectés, s’ils ne sont pas immunisés.
Le nombre de reproduction de base (R0) de la rougeole indique sa contagiosité et sa transmissibilité ; il est estimé à 12-18. Cela signifie que chaque personne infectée par la rougeole infectera en moyenne 12 à 18 autres personnes au sein d’une population à risque.
Gouvernement du Canada — Rougeole : Pour les professionnels de la santé
CDC-Measles (Rubeola)-Transmission
Centre européen de prévention et de contrôle des maladies (ECDC) : Factsheet about measles
Diagnostic de laboratoire :
Les provinces et territoires du Canada sont chargés de collecter immédiatement des échantillons pour les tests sérologiques et la détection du virus, et de s’assurer de communiquer les résultats dans un délai d’au plus 72 heures.
La confirmation en laboratoire de l’infection nécessite un prélèvement immédiat d’échantillons pour un test sérologique et pour la détection du virus. Dès que possible, les échantillons doivent être prélevés par écouvillonnage nasopharyngé (de préférence) ou de gorge, au plus tard quatre jours après l’apparition de l’éruption cutanée. Les échantillons peuvent également être prélevés dans l’urine dans les sept jours suivant l’apparition de l’éruption. Pour la sérologie de l’immunoglobuline G (IgG), les cliniciens doivent prélever un premier échantillon dans les sept jours suivant l’apparition de l’éruption et un second échantillon entre 10 et 30 jours après le premier prélèvement. Pour la sérologie de l’immunoglobuline M (IgM), il est important de noter qu’un échantillon prélevé entre trois jours avant l’apparition de l’éruption cutanée et 28 jours suivant l’apparition de l’éruption cutanée peut entraîner de faux résultats négatifs.
La présence d’anticorps de classe IgM propres à la rougeole indique une infection aiguë par le virus de la rougeole lorsqu’une éruption est observée et que le cas a été exposé à la rougeole (lors d’un voyage dans une région endémique ou lorsqu’un lien épidémiologique à un cas confirmé est établi). Un test peut donner un faux résultat positif dans le cas d’un patient qui a obtenu un résultat positif au test de détection d’anticorps IgM sans avoir été exposé au virus ou s’il a reçu le vaccin rougeole-oreillons-rubéole (ROR) dans les six semaines précédant l’apparition de l’éruption cutanée.
Pour détecter les anticorps d’immunoglobuline G (IgG) spécifiques de la rougeole, l’étalon de référence est le test de séro-neutralisation par réduction des plages (TSNRP). Une épreuve immunoenzymatique, constitue un bon indicateur d’immunité contre la maladie, mais n’a pas nécessairement de lien direct avec la présence d’anticorps protecteurs et neutralisants quantifiés par l’étalon de référence, le TSNRP. Le titre d’anticorps IgG antirougeoleux protecteur est estimé entre 120 et 200 mUI.
La technique de transcription inverse suivie d’une réaction en chaîne de la polymérase (RT-PCR) est la méthode diagnostique la plus fiable pour la confirmation d’une infection par le virus rougeole. Toutefois, la sensibilité de la RT-PCR peut être influencée par certains facteurs, notamment les antécédents de vaccination, le moment du prélèvement, l’intégrité de l’échantillon et les conditions de conservation de l’échantillon. Un autre test à haute spécificité est l’isolement du virus de la rougeole dans une culture lorsqu’il est confirmé par RT-PCR ou immunofluorescence. L’isolement du virus en culture est moins sensible que la RT-PCR et dépend fortement de l’intégrité et de la rapidité de la collecte des échantillons.
Au Canada, le Laboratoire national de microbiologie (LNM) effectue le génotypage afin de relier les cas et les éclosions. Le génotypage est également utilisé pour distinguer une éruption cutanée postimmunisation d’une infection par un virus sauvage. Pour le génotypage, le type et la manutention des échantillons sont les mêmes que ceux qui sont nécessaires à la RT-PCR.
Pour plus de détails sur les tests de laboratoire de la rougeole, veuillez consulter les Agence de la santé publique du Canada (ASPC) — Orientations pour la prise en charge par la santé publique des cas, des contacts et des éclosions de rougeole au Canada (mai 2025).
Prévention et contrôle :
Grâce à la réussite des programmes de vaccination systématique contre la rougeole, le Canada a obtenu le statut d’éradication de la rougeole en 1998. Pour que le Canada conserve son statut d’élimination de la rougeole au Canada, il est essentiel de maintenir une couverture vaccinale élevée dans le pays. L’ASPC recommande l’administration d’un vaccin combiné contre la rougeole, la rubéole, les oreillons et la varicelle (RROV) ou d’un vaccin combiné contre la rougeole, la rubéole et les oreillons (ROR) à tous les enfants après leur premier anniversaire (entre 12 et 15 mois). Une deuxième dose est administrée à 18 mois ou à tout moment avant l’entrée à l’école. Le vaccin RROV n’est autorisé que pour les personnes de 12 mois à moins de 13 ans. Les prestataires de soins de santé sont encouragés à promouvoir l’importance de la mise à jour des vaccinations de routine contre la rougeole auprès de leurs patients. Pour plus d’information, veuillez consulter les conseils de santé aux voyageurs du gouvernement du Canada pour connaître l’état actuel de la rougeole dans le monde.
Le vaccin ROR est une stratégie de prévention rentable qui est utilisée depuis environ 60 ans et qui coûte moins de 1,35 CAD (1,14 USD) par enfant. En 2022, 74 % des enfants dans le monde ont reçu les deux doses du vaccin contre la rougeole, et 83 % ont reçu une dose du vaccin avant leur deuxième anniversaire.
Les cas de rougeole doivent être signalés à l’ASPC le plus rapidement possible après leur détection. Conformément aux protocoles fédéraux, provinciaux et territoriaux, les annonces d’éclosion de rougeole ne se font qu’une fois que l’ASPC en a été alertée.
Gouvernement du Canada — Rougeole : Pour les professionnels de la santé — Prévention et contrôle
Organisation mondiale de la Santé — Couverture vaccinale
Pan American Health Organization – Measles-Prevention
Agence de la santé publique du Canada (ASPC) — Orientations pour la prise en charge par la santé publique des cas, des contacts et des éclosions de rougeole au Canada (mai 2025)
Traitement :
Une prophylaxie post-exposition (PPE) doit être proposée aux personnes exposées à la rougeole et qui ne sont pas immunisées contre elle. Le vaccin ROR peut être administré dans les 72 heures suivant l’exposition initiale à la rougeole ou des immunoglobulines (IG) dans les six jours suivant l’exposition afin de fournir une protection éventuelle, mais le vaccin ROR et les IG ne doivent pas être administrés simultanément.
CDC – Clinical Overview of Measles
Il n’existe aucun traitement antiviral spécifique contre une infection par le virus de la rougeole. Des soins médicaux, tels que la réhydratation, servent à soulager les symptômes et à éviter les complications de la rougeole.
La carence en vitamine A a été associée à des complications de la rougeole, telles que des lésions oculaires et la cécité, ainsi qu’à un retard du rétablissement. C’est pourquoi les prestataires de soins de santé devraient fournir deux doses de suppléments de vitamine A aux patients, à 24 heures d’intervalle.
Gouvernement du Canada — Rougeole : Pour les professionnels de la santé
Où en sont les éclosions actuelles de rougeole?
L’activité de la rougeole a augmenté dans le monde entier et est largement attribuée à l’augmentation du nombre de personnes non vaccinées ou insuffisamment vaccinées pendant la pandémie de COVID-19. Selon le point de presse des Nations unies du 20 février 2024, le nombre de cas de rougeole dans le monde a augmenté de 79 %, avec plus de 300 000 cas signalés en 2023. En 2024, le nombre de cas annuels s’élèvera à plus de 350 000 dans le monde. La plupart des cas ont été déclarés au Yémen, en Azerbaïdjan, au Kazakhstan, en Inde et en Éthiopie. Le nombre de flambées de rougeole a augmenté vers la fin de l’année 2024 et devrait continuer à croître en 2025 en raison de la faible couverture vaccinale.
Tableau 2. Pays comptant le plus grand nombre de cas de rougeole par million d’habitants en 2024
| Pays | Cas | Incidence par million d’habitants |
| Kirghizistan | 12 940 | 1 800,72 |
| Roumanie | 27 314 | 1 436,44 |
| Kazakhstan | 18 805 | 913,19 |
| Azerbaïdjan | 8 588 | 830,64 |
| Irak | 25 264 | 548,72 |
| Yémen | 21 457 | 528,72 |
| Bosnie-Herzégovine | 1 578 | 498,70 |
| Libéria | 2 040 | 363,45 |
| Burkina Faso | 6 790 | 288,34 |
| Guinée Équatoriale | 474 | 250,46 |
Remarque : Tableau adapté de la mise à jour 2025 des cas de rougeole et de rubéole dans le monde de l’OMS
Point de presse d’Alessandra Vellucci aux Nations Unies à Genève, le 20 février 2024
Figure 3. Répartition géographique du nombre de cas de rougeole déclarés, 2 janvier 2024-1er janvier 2025
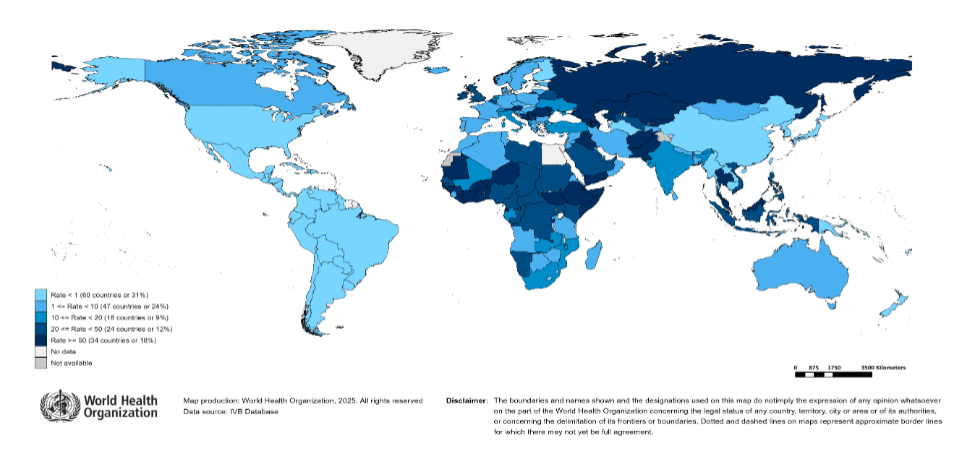
Remarque : Tableau adapté de la mise à jour 2025 des cas de rougeole et de rubéole dans le monde de l’OMS
Canada:
En date du 15 mars, pour l’année 2025, le Canada avait rapporté un total de 496 cas de rougeole (410 confirmés, 86 probables) et aucun cas de rubéole, contre un total de 147 cas déclarés en 2024. En date du 15 mars, des cas de rougeoles ont été déclarés en Alberta (13), en Colombie-Britannique (5), au Manitoba (6), en Ontario (435) et au Québec (3). 96 % des cas ont été exposés au virus au Canada, 81 % des cas n’étaient vaccinés et 9 % ont été hospitalisés.
Figure 4. Répartition géographique des cas de rougeole par province et territoire (2025), en date du 15 mars
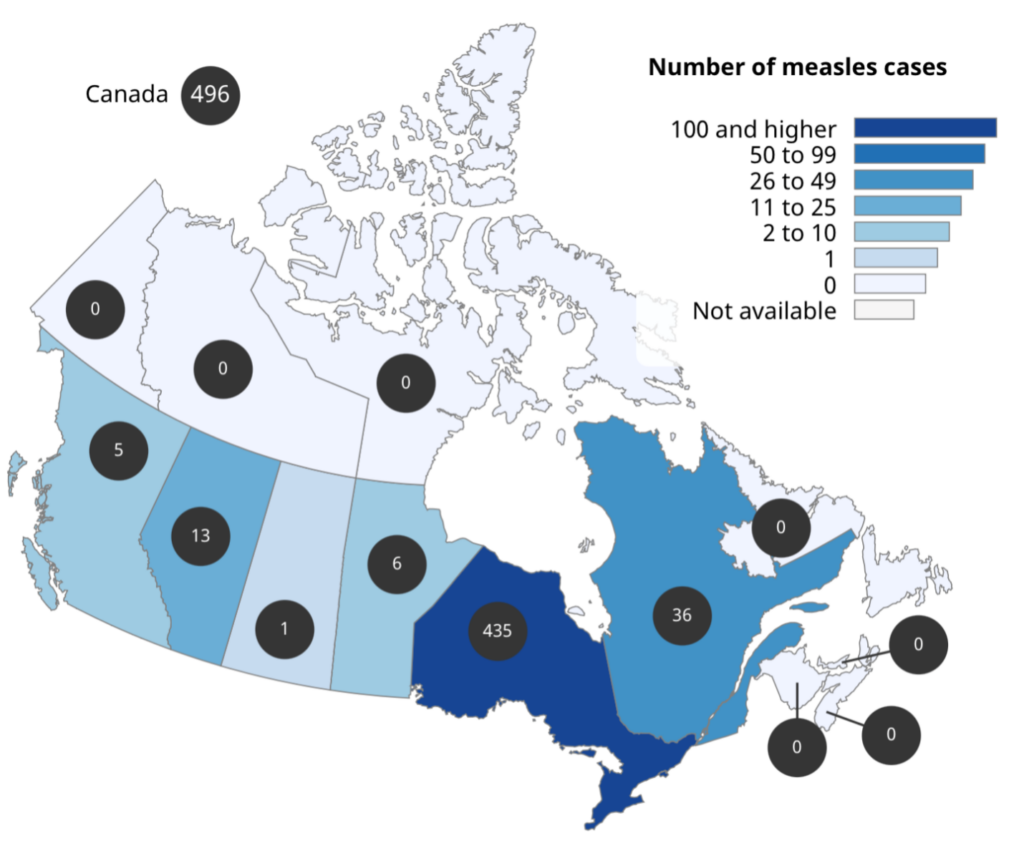
Remarque : Figure reproduite du document Gouvernement du Canada — Rapport hebdomadaire de surveillance de la rougeole et de la rubéole — Semaine 11 : 9 mars — 15 mars 2025
Gouvernement du Canada : Rapport hebdomadaire de surveillance de la rougeole et de la rubéole
États-Unis :
En date du 27 mars 2025, un total de 483 cas confirmés ont été déclarés par 20 juridictions. Alaska, Californie, Floride, Géorgie, Kansas, Kentucky, Maryland, Michigan, Minnesota, New Jersey, Nouveau-Mexique, ville de New York, État de New York, Ohio, Pennsylvanie, Rhode Island, Tennessee, Texas, Vermont, et Washington. À titre de comparaison, en date du 31 décembre 2024, un total de 285 cas de rougeole avaient été déclarés pour toute l’année 2024. Sur les 483 cas de rougeole, 97 % concernaient des personnes non vaccinées, 14 % des cas ont été hospitalisés et 2 décès ont été associés au virus.
Cinq éclosions (définies comme étant au moins trois cas liés) ont été signalées en 2025, et 93 % des cas confirmés (447 sur 483) sont associés à une éclosion. À titre de comparaison, 16 éclosions ont été signalées en 2024 et 69 % des cas (198 sur 285) étaient associés à une éclosion.
CDC — Measles (Rubeola) — Cases and Outbreaks
Région européenne de L’OMS :
De 2022 à 2023, la Région européenne a connu une multiplication par plus de 60 des cas de rougeole. Entre septembre 2023 et août 2024, plus de 138 000 cas de rougeole ont été déclarés dans 40 des 53 pays de la région européenne, dont dix pays de l’Union européenne (UE) et de l’Espace économique européen (EEE). Sur ces 138 000 cas déclarés, 96 % l’ont été dans dix pays (tableau 3). En 2024, 98 769 cas ont été déclarés entre les mois de janvier et août.
WHO: Measles and rubella monthly update – WHO European Region – September 2024
Tableau 3. Pays de la Région européenne de l’OMS présentant le plus grand nombre de cas de rougeole, septembre 2023-août 2024
| Pays | Cas déclarés | Incidence par million d’habitants |
| Kazakhstan | 38 522 | 1 848 |
| Azerbaïdjan | 30 379 | 2 922 |
| Fédération russe | 21 977 | 152 |
| Kirghizistan | 18 072 | 2 477 |
| Roumanie | 14 386 | 760 |
| Royaume-Uni | 2 593 | 37 |
| Turquie | 2 367 | 27 |
| Ouzbékistan | 2 167 | 58 |
| Bosnie-Herzégovine | 1 660 | 528 |
| Italie | 867 | 14 |
Remarque. Tableau reproduit à partir du document WHO — Measles and rubella monthly update: WHO European Region-October 1, 2024.
Figure 5. Incidence des cas de rougeole par million d’habitants dans les pays membres de l’UE/AELE, de septembre 2023 à août 2024
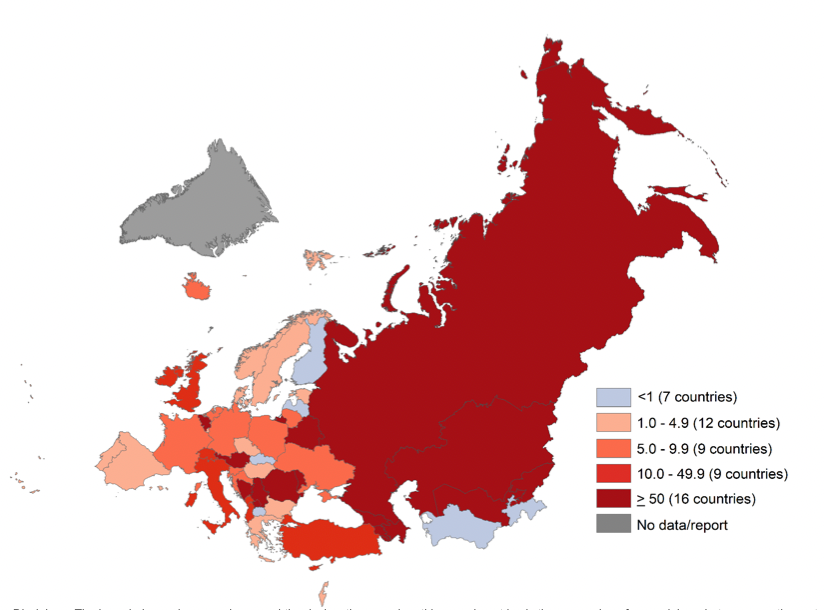
Remarque : Tableau reproduit à partir du document WHO — Measles and rubella monthly update: WHO European Region-October 1, 2024.
Quel est le risque actuel de rougeole pour les Canadiens?
Bien que le Canada ait obtenu le statut d’élimination, le risque d’importation de cas de rougeole par des personnes non vaccinées qui voyagent est en augmentation. Les personnes qui ne sont pas vaccinées, sont « sous-vaccinées » ou qui n’ont jamais été infectées par la rougeole sont à risque de contracter le virus de la rougeole. On présume généralement que les adultes nés avant 1970 sont immunisés en raison des niveaux élevés de circulation de la rougeole avant 1970.
Les personnes les plus à risque de complications dues à la rougeole sont :
- les personnes enceintes ;
- les enfants de moins de 5 ans ;
- les personnes immunodéprimées.
ASPC — Rougeole : Pour les professionnels de la santé — Prévention et contrôle
Recommandations pour les voyageurs :
Pour éviter de contracter la rougeole et de transmettre le virus à d’autres personnes, il est important qu’avant de voyager, les individus non vaccinés se fassent vacciner contenant l’antigène rougeoleux.
Pour les personnes nées avant 1970 et n’ayant pas eu la rougeole, une dose de vaccin contenant l’antigène rougeoleux est recommandée avant de voyager.
Pour les personnes nées en 1970 ou après (12 mois ou plus) qui n’ont pas eu la rougeole, deux doses d’un vaccin contenant l’antigène rougeoleux sont recommandées avant de voyager.
Les enfants de moins d’un an doivent recevoir une dose de vaccin ROR avant de voyager et peuvent être vaccinés à partir de l’âge de 6 mois.
L’ASPC classe la rougeole au niveau 1 des conseils de santé aux voyageurs. Des conseils de santé aux voyageurs de niveau 1 visent à rappeler aux voyageurs de prendre des précautions sanitaires :
- s’assurer avoir reçu tous les vaccins ;
- pratiquer une bonne hygiène des mains ;
- éviter les piqûres d’insectes.
ASPC — Rougeole : Conseil de santé aux voyageurs
ASPC — Conseil de santé aux voyageurs
Quelles mesures devrait-on prendre pour un cas soupçonné de rougeole ou de contact avec la rougeole?
Gestion des cas et des contacts :
Les autorités de santé publique doivent être notifiées des cas de rougeole dans les plus brefs délais. Tous les contacts d’une personne infectée par la rougeole doivent être classés comme étant à risque ou non dans les 24 heures suivant la déclaration.
Agence de la santé publique du Canada (ASPC) — Orientations pour la prise en charge par la santé publique des cas, des contacts et des éclosions de rougeole au Canada (mai 2025)
Définition de cas :
Cas confirmé
Confirmation en laboratoire de l’infection en absence d’immunisation récente (c’est-à-dire de moins de 28 jours) avec un vaccin contenant l’antigène rougeoleux :
- isolement du virus de la rougeole dans un échantillon clinique approprié
OU
- détection de l’ARN du virus de la rougeole
OU
- augmentation marquée (par un facteur d’au moins quatre) du titre des anticorps IgG dirigés contre le virus de la rougeole dans le sérum en phase de convalescence par rapport au sérum en phase aiguë
OU
- sérologie positive pour l’anticorps IgM dirigé contre le virus de la rougeole à l’aide d’une méthode recommandée chez une personne ayant un lien épidémiologique avec un cas confirmé en laboratoire ou qui a voyagé récemment dans une région où l’on sait qu’il y a des cas de rougeole
OU
- maladie clinique chez une personne ayant un lien épidémiologique avec un cas confirmé en laboratoire
Cas probable
Maladie clinique en l’absence d’épreuves de laboratoire appropriées ou en l’absence d’épreuves de laboratoire appropriées ou chez une personne qui a voyagé récemment dans une région où l’on sait qu’il y a des cas de rougeole.
Cas suspecté/maladie clinique
- Forte fièvre (égale ou supérieure à 38,3 °C)
- Toux, coryza (rhume et nez qui coule) ou conjonctivite (yeux rouges et larmoyants)
- Éruption maculopapulaire généralisée durant au moins trois jours
Gouvernement du Canada — Définition nationale de cas : Rougeole
British Columbia Centre for Disease Control – Measles : Case Definition
Identification et déclaration :
La rougeole est déclarée à l’échelle nationale depuis 1924, à l’exception de la période allant de 1959 à 1968.
Afin de maintenir son statut d’élimination de la rougeole, le Canada a créé en 1998 le Système canadien de surveillance de la rougeole et de la rubéole (SCSRR) et publie des rapports hebdomadaires sur la situation de la rougeole et de la rubéole au Canada et transmet ultérieurement des rapports hebdomadaires à l’Organisation panaméricaine de la santé (OPS). Tous les cas suspects de rougeole doivent être signalés d’urgence à l’ASPC par l’intermédiaire des réseaux de santé publique. Veuillez consulter les lignes directrices provinciales ou territoriales pour plus de détails sur la procédure de déclaration.
ASPC — Rougeole : Professionnels de la santé — Prévention et contrôle
