
Cherchez-vous le document d’orientation de l’ASPC pour les praticiens ?
Le 5 decembre 2025
Les Points saillants du CCNMI offrent aux praticiens et aux cliniciens canadiens de la santé publique un examen actualisé des renseignements essentiels relatifs à des maladies infectieuses importantes, de manière à orienter la pratique en santé publique au Canada. Bien que cet examen ne constitue pas une revue formelle de la littérature, les renseignements proviennent de sources clés telles que l’Agence de la santé publique du Canada (ASPC), les Centers for Disease Control and Prevention (CDC) des États-Unis et l’Organisation mondiale de la Santé (OMS), ainsi que de documents à comité de lecture.
Les Points saillants suivants ont été préparés par Shyama Nanayakkara. Les questions, commentaires et suggestions à ce sujet sont les bienvenus et peuvent être envoyés à nccid@manitoba.ca. Que sont les Points saillants? Pour en savoir davantage sur la manière dont l’information est recueillie, consultez notre page consacrée aux Points saillants.
Questions abordées dans le présent bulletin :
- Quelles sont les caractéristiques importantes du virus respiratoire syncytial?
- Où en sont les éclosions actuelles d’infections par le virus respiratoire syncytial?
- Quel risque les Canadiens ont-ils de contracter une infection par le virus respiratoire syncytial à l’heure actuelle?
- Quelles mesures faut-il prendre en présence d’un cas soupçonné d’infection par le virus respiratoire syncytial ou d’un contact avec ce dernier?
Quelles sont les caractéristiques importantes du virus respiratoire syncytial?
Causes
Le virus respiratoire syncytial (VRS) est un virus répandu qui provoque une infection des voies respiratoires. Il s’agit d’un virus enveloppé à ARN monocaténaire à polarité négative du genre Orthopneumovirus, qui appartient à la famille des Paramyxoviridae. Les particules virales sont enveloppées et pléomorphes. On les retrouve sous forme de particules sphériques irrégulières de 100 à 350 nm de diamètre et sous forme de fibres filamenteuses de 60 à 200 nm de diamètre, longues de 10 mm. On connaît deux sous-types de VRS : le VRS A et le VRS B. Le sous-type A est plus répandu que le sous-type B.
Le VRS atteint les cellules des voies respiratoires chez l’humain et infecte à la fois les voies respiratoires supérieures et inférieures. Les manifestations cliniques de maladie grave sont similaires à celles d’une infection grippale ou d’une infection des voies respiratoires inférieures (infection du TRL). La bronchiolite est la présentation grave la plus fréquente chez les jeunes enfants.
Signes et symptômes
La période d’incubation du VRS varie de deux à huit jours.
Les personnes infectées par le VRS présentent généralement des symptômes dans les quatre à six jours suivant l’infection. Le virus provoque habituellement des symptômes légers semblables à ceux associés au rhume, comme l’écoulement nasal (rhinorrhée), la toux, des éternuements, de la fièvre, une respiration sifflante ou une diminution de l’appétit. Les symptômes chez les bébés sont l’irritabilité, une baisse d’activité et des difficultés respiratoires. Le VRS peut être mortel, surtout chez les nourrissons et les personnes âgées. Il est la cause principale de bronchiolite et de pneumonie chez les enfants de moins d’un an. La primo-infection par le VRS se manifeste habituellement par une affection des voies respiratoires inférieures, une pneumonie, une bronchiolite, une trachéobronchite ou une affection des voies respiratoires supérieures.
- ASPC – VRS Fiche technique santé-sécurité
- ASPC – VRS
- Immunisation Canada – VRS
- CDC – VRS Symptômes
- OMS – VRS
Diagnostic de laboratoire
Outre la surveillance de symptômes, le diagnostic d’infection par le VRS se base sur ses manifestations cliniques. Le diagnostic en laboratoire du VRS implique la culture de virus, la sérologie, l’immunofluorescence ou la détection d’antigènes ainsi que des tests à base d’acide nucléique. On se sert rarement des deux premières techniques. Les tests de laboratoire couramment utilisés sont la PCR avec transcription inverse (RT-PCR) en temps réel, qui est la plus sensible, et les tests antigéniques (sensibles uniquement chez les jeunes enfants et non chez les enfants plus âgés ou les adultes, car leurs échantillons respiratoires peuvent contenir une charge virale moins importante). Cela s’explique par le fait que plusieurs symptômes du VRS ne lui sont pas spécifiques et figurent parmi les symptômes d’autres infections des voies respiratoires et infections bactériennes.
Gravité et complications
Une infection par le VRS peut prendre la forme d’une infection légère des voies respiratoires supérieures jusqu’à une infection grave des voies respiratoires inférieures. Une telle infection commence habituellement par une maladie des voies respiratoires supérieures, qui se répand vers les voies respiratoires inférieures dans environ 50 % des cas. La majorité des infections par le VRS disparaissent d’elles-mêmes en une à deux semaines.
Le VRS peut entraîner une infection des voies respiratoires chez les personnes de tout âge et figure parmi les infections les plus communes chez les enfants. Toutefois, sa présentation et sa gravité varient en fonction du groupe d’âge et de l’immunité des sujets. Les nourrissons, les personnes âgées (65 ans et +) et les personnes immunodéprimées sont plus susceptibles de développer une maladie grave où l’infection se propage des voies respiratoires supérieures aux voies respiratoires inférieures, comme la bronchiolite ou la pneumonie. Dans certains cas, une otite moyenne peut survenir (plus fréquente chez les bébés et les jeunes enfants).
Le VRS peut également aggraver les problèmes de santé chroniques existants, comme l’asthme, les maladies du cœur et les maladies pulmonaires. Par exemple, une personne asthmatique peut subir des crises d’asthme à la suite d’une infection par le VRS.
Les réinfections plus tard dans la vie sont fréquentes.
- ASPC – VRS Fiche technique santé-sécurité
- ASPC – VRS
- CDC – VRS Haut risque
- CDC – VRS Nourrissons-Jeunes enfants
- CDC – VRS chez les personnes âgées et personnes atteintes de maladies chroniques
Épidémiologie
Généralités
Le VRS est endémique partout dans le monde et des cas sont signalés tout au long de l’année. La répartition des cas par âge du fardeau de la maladie liée au VRS est bimodale. Les répercussions les plus importantes se ressentent dans les deux premières années de vie et chez les personnes âgées. Chaque année, on estime que le VRS entraîne 3,4 millions d’hospitalisations et 100 000 décès dans le monde. Les taux d’infection culminent généralement en hiver (de la fin de l’automne jusqu’au printemps).
Parmi les facteurs qui contribuent à la prédisposition d’une personne à une infection par le VRS, on compte les endroits bondés (écoles et garderies), l’exposition à la fumée et au tabac, un statut socio-économique faible et des antécédents familiaux d’atopie ou d’asthme.
- ASPC – VRS
- ASPC – VRS Fiche technique santé-sécurité
- CDC – VRS Transmission
- ASPC – VRS Fiche technique santé-sécurité
Période d’incubation
La période d’incubation du VRS varie de deux à huit jours.
Réservoir et transmission
Les humains sont le réservoir du VRS. Il se transmet par contact direct avec des sécrétions infectieuses qui se trouvent sur des vecteurs passifs ou des aérosols à grosses particules. Par exemple, le VRS peut se propager lorsqu’une personne infectée tousse ou éternue. Puisque le virus se propage facilement dans l’air sur les gouttelettes respiratoires infectées, ces dernières pénètrent dans le corps par les yeux, le nez ou la bouche.
Le virus peut également se transmettre à une personne qui se touche le visage après avoir touché une surface infectée, comme une poignée de porte, sans se laver les mains. Le VRS peut survivre de nombreuses heures sur des surfaces fermes (table), en comparaison avec des surfaces molles (mains).
Le VRS est également une cause importante d’infections nosocomiales.
Une personne infectée est la plus contagieuse au cours de la première semaine après l’infection. Cependant, chez les nourrissons et les personnes dont l’immunité est affaiblie, le virus peut continuer à se propager même après la disparition des symptômes, et ce, jusqu’à quatre semaines plus tard. La transmission d’une personne à l’autre est peu probable, car le contact avec une personne infectée doit être considérable et prolongé pour qu’il cause une infection. Les enfants sont reconnus pour excréter le virus pendant de longues périodes.
Les personnes de tout âge peuvent contracter une deuxième infection par le VRS, mais les infections qui surviennent plus tard dans la vie sont généralement moins graves.
Prévention et lutte
Les patients présentant des symptômes qui s’apparentent à ceux d’un rhume devraient être encouragés à :
- couvrir leur bouche à l’aide d’un mouchoir ou du haut de leur manche lors d’une quinte de toux ou d’un éternuement, et non à l’aide de leurs mains;
- se laver souvent les mains avec de l’eau et du savon pendant au moins 20 secondes;
- éviter les contacts directs avec autrui, comme échanger un baiser, se serrer la main ou partager un verre ou des ustensiles;
- nettoyer fréquemment les surfaces touchées, comme les poignées de porte et les téléphones portables;
éviter les interactions avec des enfants à haut risque de maladie grave causé par le VRS, y compris les nourrissons prématurés, les enfants de moins de deux ans atteints de maladies cardiaques ou pulmonaires chroniques et les enfants au système immunitaire affaibli.
Vaccination
Les chercheurs travaillent à l’élaboration de vaccins contre le VRS. Des essais cliniques de phase 3 des candidats vaccins de VRS pour les femmes enceintes, les nourrissons, les enfants et les personnes âgées sont en cours. Cela englobe quatre agents d’immunisation active : les vaccins vivants atténués, à base de particules, à sous-unités et à base de vecteurs ainsi qu’un nouvel agent d’immunisation passive (anticorps monoclonal).
un traitement prophylactique appelé « palivizumab » est offert pour prévenir les maladies graves à VRS chez certains nourrissons et enfants très vulnérables. Dans le cadre du Programme de prophylaxie pour les IVRS chez les nouveau-nés et les nourrissons à haut risque (Programme PS-IVRS), le ministère de la Santé prend en charge l’intégralité du coût du médicament. Celui-ci peut contribuer à prévenir des maladies à VRS graves, mais il ne peut pas aider à guérir ou à traiter les enfants déjà atteints gravement par le VRS, et il ne peut pas prévenir l’infection par le VRS. Il est administré par injection intramusculaire mensuelle pendant la saison de pointe du VRS (de la fin de l’automne jusqu’au printemps).
- Ministère de la Santé – Prophylaxie du VRS [en anglais]
- ASPC – Élaboration d’un vaccin contre le VRS
Quelle est la situation actuelle relative aux flambées du virus respiratoire syncytial?
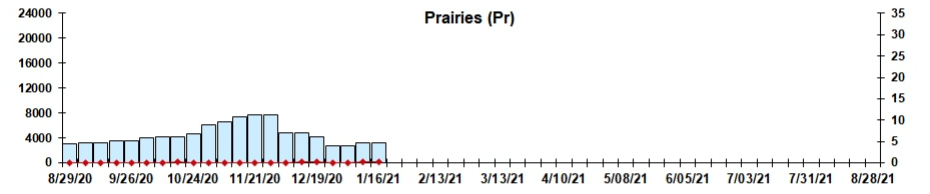
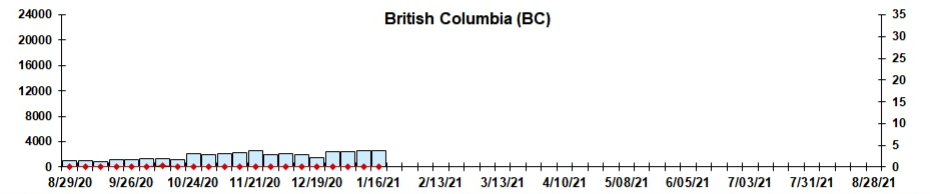
Dans l’ensemble, le nombre de cas positifs de VRS au Canada depuis août 2020 demeure faible, ce qui dénote une amélioration par rapport à 2018-2019, lorsque 17,7 % des cas étaient positifs pour le VRS au Canada.
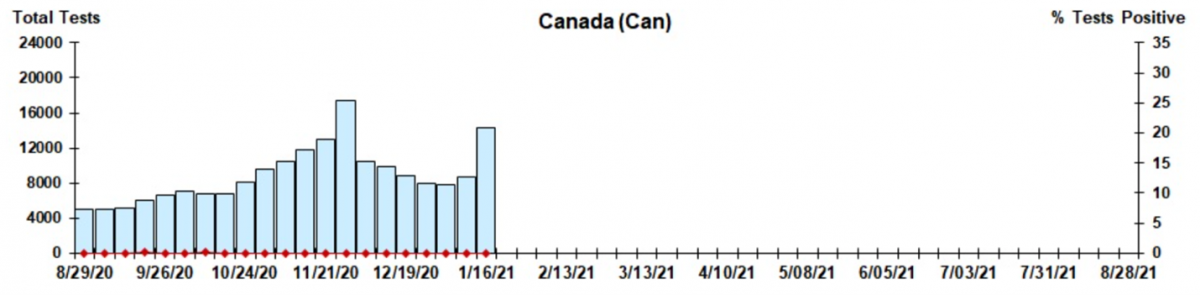
Atlantique :
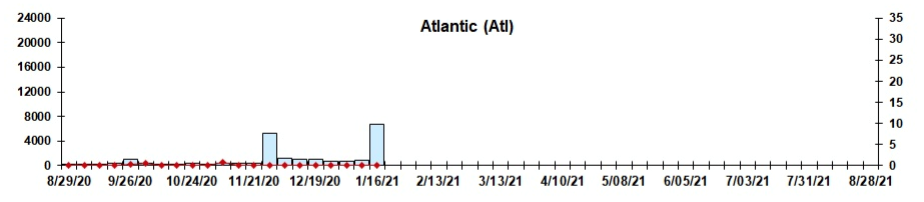
Québec :
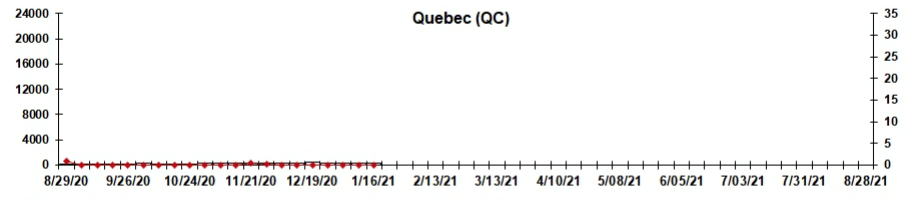
Ontario :
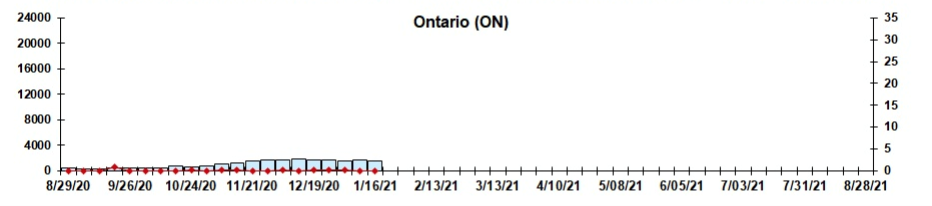
Prairies (Alberta, Saskatchewan, Manitoba) :
Colombie-Britannique :
Territoires :
Quel risque les Canadiens ont-ils de contracter une infection par le virus respiratoire syncytial à l’heure actuelle?
Le VRS est une infection saisonnière qui existe dans le monde entier. La saison d’activité du VRS se situe habituellement entre novembre et avril. Chez les adultes en santé et les enfants plus vieux, le VRS cause généralement des symptômes qui s’apparentent à ceux d’un rhume. La majorité des enfants seront infectés par le VRS au moins une fois avant l’âge de deux ans et seront réinfectés à plusieurs reprises tout au long de leur vie.
Certaines populations présentent toutefois un plus grand risque d’infections graves causées par le VRS, y compris :
- les nourrissons, en particulier les bébés prématurés ou âgés de moins de six mois;
- les enfants atteints d’une maladie cardiaque présente à la naissance (cardiopathie congénitale) ou d’une maladie pulmonaire chronique;
- les enfants ou les adultes dont le système immunitaire est affaibli par une maladie comme le cancer ou par un traitement comme la chimiothérapie;
- les enfants atteints de troubles neuromusculaires, comme la dystrophie musculaire;
- les adultes qui souffrent d’une maladie du cœur ou d’une maladie pulmonaire;
- les personnes âgées, en particulier celles âgées de 65 ans et plus.
- ASPC – VRS Fiche technique santé-sécurité
- ASPC – VRS Rapport de surveillance
- ASPC – VRS
- CDC – VRS Facteurs de risque
- CDC – VRS Nourrissons-Jeunes enfants
- CDC – VRS Adultes
Recommandations pour les voyageurs
Bien que le VRS soit courant dans le monde entier, il n’est pas nécessaire de prendre des précautions supplémentaires lors d’un voyage. Le VRS atteint habituellement son sommet d’activité entre novembre et avril. Il est donc recommandé aux voyageurs de se laver les mains souvent et d’éviter de se toucher les yeux, le nez et la bouche, par mesure préventive.
Quelles mesures faut-il prendre en présence d’un cas soupçonné d’infection par le virus respiratoire syncytial ou d’un contact avec ce dernier?
Gestion des cas et des contacts
La majorité des infections par le VRS disparaissent d’elles-mêmes en une à deux semaines. Les membres du personnel de la santé publique doivent consulter un fournisseur de soins de santé afin d’obtenir des médicaments ou des directives précises. Une personne atteinte du VRS doit bien se reposer et rester hydratée en buvant beaucoup de liquides afin de prévenir la déshydratation. Toute difficulté respiratoire chez un nourrisson doit être considérée comme une urgence qui nécessite une attention immédiate.
Définitions de cas
L’OMS utilise une définition de cas « IRAS élargie » en matière de surveillance des infections graves par le VRS en hôpitaux et une définition de cas « IRA » en ce qui concerne la surveillance des infections par le VRS au sein de la collectivité. L’OMS a également amorcé la phase deux de la stratégie de surveillance mondiale du VRS.
Ces définitions sont strictement destinées à des fins d’identification des cas, de signalement et d’estimation du fardeau de la maladie liée au VRS.
Identification et signalement
Il est recommandé aux membres du personnel de la santé publique de consulter les directives émises dans leur province ou territoire afin d’obtenir des renseignements précis.
Selon Santé publique Ontario, les résultats des tests sont communiqués au fournisseur de soins de santé indiqué dans le formulaire de demande d’analyse. Les résultats positifs liés à une éclosion sont signalés au médecin hygiéniste conformément à la Loi sur la protection et la promotion de la santé
Lutte contre les infections et prévention
Une infection par le VRS se résout souvent seule. Des médicaments préventifs existent et doivent être administrés aux bébés et aux enfants à haut risque de contracter une infection grave par le VRS, selon les directives de leur fournisseur de soins de santé. De plus, les mesures préventives communément prises pour lutter contre la grippe doivent être appliquées au cours de la haute saison d’activité du VRS (de la fin de l’automne jusqu’au printemps), y compris :
- Se laver fréquemment les mains.
- Ne pas se toucher les yeux, le nez ou la bouche sans s’être lavé les mains au préalable (l’eau savonneuse et le désinfectant désactivent le virus sans difficulté).
- Dans la mesure du possible, éviter de s’exposer à des personnes malades.
