Contexte et introduction
Depuis le début des années 2010, la crise mondiale des réfugiés capte l’attention des médias, du milieu universitaire et du public. La recherche portant sur la réponse de la santé publique à la crise des réfugiés dans les pays de destination privilégiés a été bien documentée et présentée à la fois dans la littérature grise et dans les revues académiques.1 Parmi les problèmes soulevés, un phénomène récent au Canada retient beaucoup d’attention. Le nombre de demandeurs d’asile traversant la frontière entre les États-Unis et le Canada a augmenté depuis les élections américaines en novembre 2016. En effet, en janvier 2017, le président américain Donald Trump a signé un décret pour fermer les portes aux visiteurs de sept pays à majorité musulmane, soit l’Iran, l’Irak, la Libye, la Somalie, le Soudan, la Syrie et le Yémen.2 Ce décret présidentiel comprenait également des dispositions pour suspendre indéfiniment l’entrée de réfugiés syriens et faire passer de 110 000 à 50 000 le nombre de nouveaux réfugiés autorisés au cours de l’exercice 2017.3 L’interdiction de voyager, la peur de la déportation et les meilleures perspectives de vie dans un pays perçu par beaucoup comme ayant des politiques plus libérales envers les demandeurs d’asile ont contribué à l’augmentation du nombre de personnes qui traversent les frontières vers le Canada, à travers champs et forêts éloignés, malgré le risque d’engelures par temps froid.2 Au cours des six premiers mois de 2017 seulement, 4 345 demandeurs d’asile ont franchi la frontière entre les États-Unis et le Canada, et la grande majorité, soit 3 350, sont arrivés au Québec, suivis de 646 au Manitoba et de 332 en Colombie-Britannique.4
Les demandeurs d’asile entrent au Canada par des voies dangereuses en raison d’une faille dans l’accord entre les États-Unis et le Canada connu sous le nom d’Entente sur les tiers pays sûrs. Cette entente, signée en 2004, interdit aux réfugiés résidant dans un pays de demander l’asile dans l’autre.2 Toutefois, l’entente ne concerne pas les personnes qui traversent de façon non officielle dans des régions reculées, loin des postes-frontière officiels. Par conséquent, les demandeurs d’asile choisissent de devenir des « migrants irréguliers » pour entrer au Canada, en traversant la frontière dans des zones isolées.2
Les besoins typiques en soins de santé des demandeurs d’asile sont bien documentés,1 mais le caractère unique du nouveau phénomène de demandeur d’asile exige une perspective différente pour les raisons suivantes : d’abord, l’état de santé des demandeurs d’asile, qui ont passé différentes périodes de temps aux États-Unis, est largement inconnu. Ces personnes ont un profil unique en ce sens qu’elles ont probablement déjà subi une certaine évaluation et un dépistage avant ou à leur entrée aux États-Unis, mais les autorités sanitaires canadiennes n’ont aucune donnée publiée ni déclaration officielle sur leur état de santé, leurs dossiers de santé ou la continuité de soins avant leur arrivée au pays. De plus, les demandeurs d’asile passent par de nombreuses agences gouvernementales fédérales et provinciales et diverse ONG au moment de leur arrivée.5 Ces organismes conservent les informations et les statistiques de différentes façons, ce qui rend difficile un suivi régulier non seulement du nombre de personnes qui traversent illégalement la frontière, mais aussi de leur état de santé.5
Le présent rapport a pour objectif d’examiner la littérature internationale concernant l’état de santé des demandeurs d’asile et l’accès et les barrières aux soins de santé, en mettant l’accent sur les pays membres de l’Union européenne. Le but est aussi de repérer les lacunes actuelles dans les connaissances et leurs incidences, dans le contexte canadien, sur les demandeurs d’asile récemment entrés au pays. Enfin, le présent document veut orienter la création de services appropriés pour cette population.
Documents et méthodes
Stratégie de recherche
On a mené des recherches sur la documentation dans les bases de données suivantes : PubMed, Google Scholar, Scopus et ProQuest. Les termes de la recherche étaient : demandeur d’asile, demandeur du statut de réfugié, politique de soins de santé, état de santé, Europe, Canada, accès aux soins de santé, obstacles aux soins de santé. Pour les publications officielles des autorités sanitaires régionales européennes, on a fait des recherches sur les sites l’Organisation mondiale de la Santé (région de l’Europe) et du Centre européen pour la prévention et le contrôle des maladies. On a également trouvé de la littérature parallèle pertinente en fouillant dans des articles de journaux sur Google, CBC, Reuters et The Globe and Mail. On a aussi fouillé les sections de référence des principaux articles pour trouver d’autres articles pertinents à la recherche.
Sélection des études
Les études évaluées ont été sélectionnées en fonction des critères suivants : 1) le texte était disponible en anglais en intégralité; 2) les principaux participants étaient des demandeurs d’asile adultes ou des demandeurs du statut de réfugié résidant dans le pays hôte 3) les études étaient publiées entre 2002 et 2017. On a sélectionné des études quantitatives et qualitatives, les premières pour avoir les résultats sur l’état de santé et les maladies et conditions courantes des demandeurs d’asile, les deuxièmes pour des résultats sur le niveau d’accès perçu et réel aux soins de santé et les obstacles à l’accès.
Résultats
Presque tous les articles publiés que l’on a retenus étaient des études en provenance d’Europe.
État de santé
Une comparaison entre la perception déclarée d’un état de santé général défaillant chez les demandeurs d’asile, les réfugiés, les immigrants et cette perception dans la population générale non immigrée aux Pays-Bas a montré un état de santé plus grave chez les demandeurs d’asile (59,1 %) que chez les réfugiés (42 %), les immigrants (39 %) et la population en général (18 %).6 Bien qu’il existe des variations parmi les populations étudiées, les conditions médicales et les symptômes communs déclarés par les demandeurs d’asile comprenaient des problèmes de santé mentale, des maux de tête et des migraines, des symptômes dentaires, musculo-squelettiques, gastro-intestinaux et respiratoires (tableau 1).6–10 Les demandeurs d’asile étaient plus susceptibles de déclarer des symptômes de stress post-traumatique, de dépression et d’anxiété que les réfugiés.11 Les facteurs de risque de mauvaise santé mentale étaient associés au sexe féminin, à l’âge avancé, à l’expérience de traumatisme, à la présence de facteurs de stress post-migration et au manque de soutien dans la communauté.12 Des études portant sur la santé sexuelle et reproductive des demandeurs d’asile ont montré que l’incidence de morbidité maternelle aigüe sévère était de 4,5 fois plus élevée chez les femmes demandeuses d’asile que dans la population en général.13 Les femmes qui demandaient l’asile étaient plus susceptibles d’avoir subi une agression sexuelle14, avaient des taux de grossesses non désirées et des avortements induits (2,5 fois plus élevés) que les femmes du pays d’accueil.15 En outre, les femmes en demande d’asile étaient davantage prédisposées que les hommes à souffrir d’états chroniques, de syndrome de stress post-traumatique (SSPT), de dépression, d’anxiété6 et de symptômes physiques tels que maux de tête, douleurs abdominales et maux de dos.16 Bien que les études montrent que les demandeurs d’asile présentent un risque accru de problèmes de santé mentale et sexuelle, la preuve était limitée quant aux taux supérieurs de maladies infectieuses et chroniques par rapport à la population générale.1
[easy-table]
Tableau 1. Liste des conditions et symptômes médicaux courants parmi les demandeurs d’asile
“Problèmes de santé mentale (SSPT, dépression, anxiété)”
Mal de tête
Migraine
Problèmes de santé dentaire
Symptômes musculo-squelettiques
Symptômes gastro-intestinaux
Maladies respiratoires
[/easy-table]
Les demandeurs d’asile provenant de pays en violent conflit étaient associés à une incidence plus élevée de maladies somatiques et à un nombre accru de visites dans les établissements de santé.17 Les personnes qui ont suivi des procédures de demande d’asile plus longues (plus de deux ans) ont présenté une qualité de vie nettement inférieure, davantage de plaintes sur le plan physique et un handicap fonctionnel plus élevé que celles qui sont récemment arrivées dans le pays hôte (moins de 6 mois).8 De plus, l’exposition aux événements traumatiques avant la migration6, les facteurs de stress post-migration tels que des problèmes familiaux, les mauvaises conditions de vie socio-économiques et les conflits socio-religieux étaient associés à des conditions chroniques et à une moindre qualité de vie.8
Accès aux soins de santé
La plupart des études retenues pour comparer les différents niveaux d’accès aux soins de santé proviennent de la région européenne. On a constaté d’importants écarts à travers l’Europe concernant la réglementation sur l’accès aux soins de santé pour les demandeurs d’asile et les réfugiés. Aussi, pour évaluer l’accès des demandeurs d’asile aux soins de santé, le défi était dans l’utilisation fréquente du terme générique « migrants » qui comprend les étudiants, les migrants économiques, les demandeurs d’asile, les migrants irréguliers et les personnes déplacées pour l’évaluation des politiques de soins de santé pour ces groupes.18 Outre ce défi, une étude comparait spécifiquement les politiques de soins de santé ciblées pour les demandeurs d’asile.19 Dans leur étude, Norredam et coll. ont comparé les restrictions sur le plan juridique à l’accès aux soins de santé pour les demandeurs d’asile à celles des citoyens du pays hôte, et ce, dans vingt-trois pays européens.19 En Autriche, au Danemark, en Estonie, en Finlande, en Allemagne, en Hongrie, au Luxembourg, à Malte, en Espagne et en Suède, il y avait des restrictions juridiques permettant aux demandeurs d’asile uniquement l’accès aux soins d’urgence.19 Parmi ceux-ci, seuls quatre pays (l’Allemagne, le Luxembourg, l’Espagne et Malte) avaient mis en place au fil du temps des politiques pour modifier le niveau d’accès aux soins de santé.19 Quinze mois après leur arrivée en Allemagne, les demandeurs d’asile étaient admissibles à un accès complet aux soins de santé.20 En Espagne, les demandeurs d’asile recevaient le même niveau d’accès aux soins de santé que les citoyens d’accueil dès leur inscription au conseil municipal, et au Luxembourg l’accès complet aux soins de santé était possible trois mois après leur arrivée.19
Barrières à l’accès
Même si les restrictions juridiques à l’accès aux soins de santé sont levées ou atténuées, les demandeurs d’asile sont toujours confrontés à des restrictions pratiques qui posent des barrières. Dans les pays où l’accès aux soins de santé gratuits n’est pas universel, l’incapacité de payer pour les visites médicales a été citée comme un obstacle à l’obtention de soins.21 Et même lorsque l’accès est gratuit, d’autres coûts associés au transport, à la prescription et aux médicaments en vente libre et à d’autres dépenses liées à la santé posaient des obstacles.22 De plus, les demandeurs d’asile ont constaté que la navigation dans le système de santé, souvent très différente de celle de leur pays d’origine, était très difficile en raison du manque de connaissance quant à la disponibilité et à l’admissibilité à ces services.23 Parmi d’autres problèmes soulevés, on a cité le manque de diffusion adéquate de l’information concernant les services de santé disponibles à l’arrivée et une compréhension insuffisante du système de soins primaires et d’aiguillage.21 Les participants à d’autres études ont admis que le soutien des amis, de la famille et d’autres organismes était la principale source d’information concernant les services de santé et qu’ils influençaient en grande partie l’accès adéquat aux soins.21,24
La continuité des soins, ou son absence, a été montrée comme un facteur déterminant important de la recherche de soins de santé.21-23, 25 Elle est apparue comme un facteur important de la confiance qu’ont les demandeurs d’asile dans les professionnels de la santé du pays hôte. Dans les cas où la continuité des soins et l’expertise en matière de santé des réfugiés étaient défaillantes, les demandeurs d’asile ont montré des préoccupations concernant la confidentialité et la sécurité sur leur état de santé, car il y avait une menace perçue que leur demande d’asile puisse être retardée ou refusée en raison de leurs conditions de santé actuelles et antérieures.21
Enfin, dans de nombreuses études, la barrière linguistique rencontrée par les demandeurs d’asile était citée comme un élément dissuasif majeur pour l’accès aux soins de santé.21–24 Le manque d’interprètes professionnels ayant une formation en traduction culturellement appropriée a donné lieu à un recours peu judicieux aux amis et aux membres de la famille comme interprètes informels. Même dans les cas où des interprètes formés étaient disponibles, l’incertitude quant à la communication exacte des préoccupations et des besoins des demandeurs d’asile et les préoccupations concernant la confidentialité ont été signalés comme des obstacles à l’accès.23–25
Recommandation des autorités sanitaires régionales
À la lumière de ce que l’on retient sur les besoins des demandeurs d’asile dans la littérature, et en réponse à la crise des réfugiés sans précédent que l’Europe connaît depuis dix ans, les autorités sanitaires régionales telles que l’Organisation mondiale de la Santé (région de l’Europe) et le Centre européen pour la prévention et le contrôle des maladies (CEPCM) ont conçu des plans d’action contenant des recommandations générales pour ses États membres.26,27
Des consultations d’experts menées par le CEPCM ont débouché sur des thèmes récurrents tels que la nécessité d’effectuer des évaluations initiales de santé dans les centres d’accueil pour les migrants nouvellement arrivés, dès leur arrivée.27 Une répartition adéquate des ressources à ces centres d’accueil avec soins primaires et services de santé publique pour le dépistage, la vaccination et le traitement rapide de malades, sans frais, a été citée comme le meilleur moyen d’action.27 Les experts ont souligné l’importance du dépistage de maladies transmissibles en fonction du pays d’origine des demandeurs d’asile.27 Selon des rapports d’experts, seulement 59 % des pays de l’Union européenne/Espace économique européen (16/27) ont mis en œuvre le dépistage pour les migrants nouvellement arrivés.28 Dans 56 % des pays (15/27), on avait des lignes directrices nationales pour le dépistage d’au moins une maladie auprès des migrants nouvellement arrivés.28 Dans ces pays, la maladie la plus fréquente examinée était la tuberculose (15/15, 100 %) et parmi les autres maladies examinées, il y avait l’hépatite B (33 %), l’hépatite C (27 %), le VIH (27 %), les autres MST et les maladies évitables par la vaccination (20 %) (figure 1).28 De plus, les experts ont également souligné la nécessité de conditions de logement adéquates pour les migrants nouvellement arrivés, avec des normes d’hygiène appropriées et la réduction des conditions de surpeuplement afin de minimiser la transmission des maladies transmissibles.27 On a aussi mentionné l’importance d’un système de suivi des migrants depuis leur point d’arrivée jusqu’à leur éventuelle destination finale.27 Ils ont souligné l’importance d’un tel système pour assurer la continuité des soins et le suivi des vaccinations et des rappels, ainsi que la surveillance du traitement et des résultats des maladies transmissibles telles que la tuberculose.27
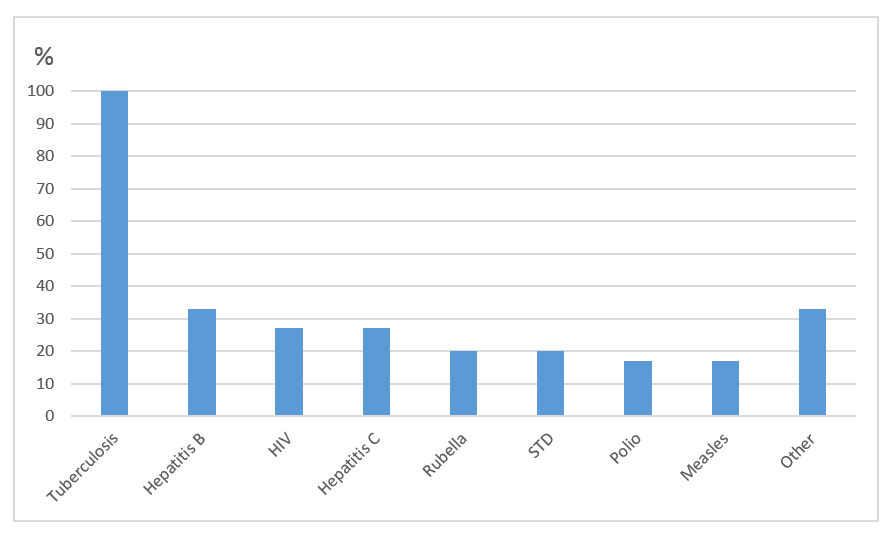
[Tuberculose, Hépatite B, VIH, Hépatite C, Rubéole, MST, Poliomyélite, Rougeole, autre]
Tableau 2. Proportion de maladies examinées dans les pays de l’UE ayant mis en œuvre des programmes de dépistage (n = 15)
En septembre 2016, l’Organisation mondiale de la Santé (région européenne) a publié une stratégie et un plan d’action pour la santé des réfugiés et des migrants.26 Le plan présente des recommandations politiques axées sur la collaboration de l’ensemble de la région européenne pour établir un cadre et appliquer une réponse coordonnée de la communauté internationale.26 Une autre recommandation clé trouvée dans le plan porte sur le renforcement des systèmes d’information sur la santé pour améliorer la collecte de données sur la santé des réfugiés et des migrants. On précise que le but de cette collecte de données doit être expliqué aux réfugiés, aux demandeurs d’asile et aux migrants, et la façon dont ils pourraient en bénéficier à long terme.26 Dans le plan, on a noté qu’il est impératif que des approches novatrices en matière de collecte de données, telles que les enquêtes et les méthodes qualitatives, soient adoptées tout en assurant la confidentialité et en respectant des normes éthiques rigoureuses.26
Discussion
La majeure partie de la littérature examinée dans ce rapport provient d’Europe, qui s’explique par le récent volume et la fréquence en raison de l’afflux massif de réfugiés et de demandeurs d’asile et de l’expérience acquise dans cette région. Entre 1990 et 2015, l’Europe a en effet connu l’un des taux de croissance de migrants internationaux les plus élevés.1 Selon le Haut Commissariat des Nations unies pour les réfugiés, en 2014, l’Europe a reçu 714 300 des 866 000 demandes totales d’asile dans le monde.29 Comme l’Europe dispose d’une vaste expérience dans la fourniture de soins aux demandeurs d’asile depuis de nombreuses décennies, la littérature provenant de cette région fournit de précieuses données probantes pour nourrir une réponse efficace de la santé publique dans le contexte canadien.
Conséquences sur le contexte canadien
L’analyse des réponses d’autres pays met en évidence les défis et les lacunes de la réponse canadienne de la santé publique à l’arrivée de demandeurs d’asile. D’abord, il semble que la cueillette de données sur l’état de santé et l’utilisation des services de santé publique par les demandeurs d’asile entrant au Canada soit limitée, car il n’y a pas eu d’étude publiée sur ce sujet au cours des six premiers mois de 2017. Il n’y a aucune donnée publiée ni information publiquement en ligne sur le suivi, s’il en est, des besoins en matière de soins de santé par les autorités, sur le statut de vaccination, l’utilisation des soins de santé, l’accès aux dossiers de santé et la continuité des soins pour cette population. Bien que des évaluations de santé de base soient effectuées dans les centres d’accueil à proximité des points d’entrée des demandeurs d’asile, il n’existe pas de ligne directrice nationale pour assurer une cohérence dans la collecte des données de ces évaluations. Au Manitoba, par exemple, il n’y a pas de mécanisme de dépistage en place pour les demandeurs d’asile entrant dans la province et aucun dépistage n’est effectué sur cette population lorsqu’ils recherchent directement des soins (communication personnelle de J. Lutz. à CCNMI).
Normalement, les demandeurs d’asile qui entrent au Canada reçoivent une couverture limitée et temporaire sous forme de prestations de soins de santé du Programme fédéral de santé intérimaire (PFSI). Le PFSI a été l’objet de nombreuses critiques par les professionnels de la santé, car le gouvernement fédéral a mis en place des réductions budgétaires majeures en juin 2012. Ces réductions visant le PFSI ont entraîné une réduction de la couverture, et les médicaments, les prothèses et la chirurgie élective ne sont pas couverts. Aussi, la psychothérapie pour les victimes de torture, de viol ou d’autres formes de violence n’est plus couverte, et la raison qui justifie cette coupe est que les réfugiés ne devraient pas recevoir des services qui ne sont pas fournis aux citoyens canadiens, même si la plupart des Canadiens n’ont pas été soumis à la torture ou à des expériences de guerre traumatisantes.30 Une confusion répandue sur les personnes et les services couverts a causé une grande anxiété auprès de ceux qui ont subi certaines des expériences les plus difficiles à vivre. Les personnes qui n’ont plus cette couverture vivent dans la peur d’être blessée, de tomber malades ou de devenir enceintes, tandis que d’autres personnes qui sont admissibles à des services n’ont pas l’information sur les services auxquels ils ont droit.30 En fait, le Conseil canadien pour les réfugiés a déclaré que les cliniques, les hôpitaux et les cabinets de médecins ont même refusé des services à des patients, en raison de la confusion et de la complexité accrue et, dans certains cas, les patients ont été obligés de payer leurs soins sur-le-champ.30
Malgré les défauts apparents, le PFSI représente le meilleur espoir pour l’accès des demandeurs d’asile aux soins de santé. Cependant, il existe un écart important dans les services disponibles pour les demandeurs d’asile récemment arrivés, car le financement des soins de santé publique ne s’applique pas à eux. Depuis les compressions budgétaires de 2012, les personnes qui attendent un rendez-vous pour faire leur demande d’asile sont laissées sans couverture en matière de soins de santé.30 Par conséquent, les demandeurs d’asile qui ont besoin d’un rendez-vous médical doivent se tourner vers les cliniques où le personnel fournit des soins bénévolement à cette population, sans rémunération (communication personnelle de J. Lutz. à CCNMI). Ces cliniques dépendent exclusivement de dons et fournissent des services aux demandeurs d’asile uniquement pour les maladies aigües comme les maladies respiratoires supérieures, le paludisme, les soins prénataux et autres blessures (communication personnelle de J. Lutz. à CCNMI).
La réalité sur le manque de services offerts aux demandeurs d’asile contredit ce qui est largement connu dans la littérature comme le meilleur moyen d’action à long terme. La collecte de données sur l’état de santé et les besoins courants en soins de santé, le dépistage, le suivi approprié, l’information sur les services disponibles, le suivi de l’accès aux soins de santé, les soins prénataux complets, le traitement des maladies mentales et la présence d’interprètes adaptés à la culture sont autant de services essentiels qui peuvent avoir de graves conséquences s’ils sont absents. En conséquence, des changements de politique pour créer des services appropriés, comme le suggèrent les résultats de la littérature, devront être faits. Or, de nombreux défis se posent. Un des principaux défis concerne la résistance du public à l’évolution des politiques, car les résultats de sondage montrent qu’il y a plus de Canadiens qui souhaitent l’expulsion des demandeurs d’asile vers les États-Unis (48 %) que de Canadiens qui veulent les laisser entrer pour demander le statut de réfugié (36 %).31 Les changements de politique sur la répartition des ressources en soins de santé pour les demandeurs d’asile, aux frais de la population générale, ne se feront pas sans difficulté, car l’accueil du public canadien envers ces gens est plutôt froid.
Limites
Il est important de préciser certaines limites concernant la qualité des études examinées. Sauf quelques études fondées sur un échantillonnage aléatoire de demandeurs d’asile dans la communauté, la plupart des études incluses dans cet examen ont été faites avec des participants choisis par un échantillonnage de convenance des personnes ayant visité des centres de santé. Cela peut avoir donné lieu à une surreprésentation de certains besoins en matière de santé et d’obstacles à l’accès et une sous-représentation des conditions pour lesquelles les demandeurs d’asile sont moins susceptibles de chercher des soins. Aussi, la grande partie de la conception de l’étude transversale et de possibles problèmes découlant d’une mauvaise traduction du matériel d’enquête, ainsi que le peu de fiabilité des interprètes dans certaines études constituent d’autres limitations importantes.
Les demandeurs d’asile qui sont entrés au Canada dans la crainte de nouvelles politiques, telles que l’interdiction de voyager, représentent une population unique pour laquelle d’autres recherches sont requises. La plupart ont passé de longues périodes de temps aux États-Unis. L’impact sur la santé du séjour des demandeurs d’asile aux États-Unis est largement inconnu. La porte d’entrée aux États-Unis, les résultats et les paramètres de dépistage de la santé, le cas échéant, le nombre et le but des visites de soins de santé et l’existence de fonds publics pour les soins de santé constituent des éléments d’information essentiels qui doivent être prélevés pour que la santé publique puisse établir une réponse efficace. En outre, les divers pays d’origine des demandeurs d’asile entrant au Canada et en Europe peuvent constituer une autre limite des études examinées. Au cours des six premiers mois de 2017 au Manitoba, les trois principaux pays d’origine des demandeurs d’asile étaient Djibouti (34 %), la Somalie (30 %) et le Ghana (10 %),5 tandis que les trois premiers en Europe étaient la Syrie (20,6 %), L’Irak (9,3 %) et l’Afghanistan (8,2 %) en 2014.29
Enfin, les limites et les problèmes découlent d’une utilisation inconstante de la terminologie dans la littérature. Le fait d’avoir restreint la recherche uniquement au terme de « demandeur d’asile » peut avoir exclu certaines études qui utilisent des termes de manière interchangeable (réfugiés, demandeurs du statut de réfugié, migrants, etc.). Une telle utilisation incohérente et inexacte de termes juridiques liés aux demandeurs d’asile entraîne une confusion inutile dans la littérature, ce qui peut constituer un obstacle à de nouvelles recherches sur le sujet.
Références
- Organisation mondiale de la santé. Public health aspects of migrant health: a review of the evidence on health status for refugees and aslum seekers in the European Region. WHO Eur. 2015:1-29. http://www.euro.who.int/__data/assets/pdf_file/0004/289246/WHO-HEN-Report-A5-2-Refugees_FINAL.pdf?ua=1.
- Asylum seekers from the U.S.: A guide to the saga so far, and what Canadians think of it – The Globe and Mail. https://www.theglobeandmail.com/news/national/asylum-seekers-from-the-us/article34095595/. Consulté le 2 juillet 2017.
- Judges temporarily block part of Trump’s immigration order, WH stands by it – CNNPolitics.com.http://www.cnn.com/2017/01/28/politics/2-iraqis-file-lawsuit-after-being-detained-in-ny-due-to-travel-ban. Consulté le 2 août 2017.
- Illegal border crossings by asylum seekers decline in Manitoba but spike in Quebec – Politics – CBC News. http://www.cbc.ca/news/politics/illegal-border-crossings-canada-june-1.4216566. Consulté le 27 juillet 2017.
- Update on number of asylum seekers only tells part of the story – Manitoba – CBC News. http://www.cbc.ca/news/canada/manitoba/analysis-asylum-seeker-numbers-1.4078006. Consulté le 2 juillet 2017.
- Gerritsen AAM, Bramsen I, Devillé W, van Willigen LHM, Hovens JE, van der Ploeg HM. Physical and mental health of Afghan, Iranian and Somali asylum seekers and refugees living in the Netherlands. Soc Psychiatry Psychiatr Epidemiol. 2006;41(1):18-26. doi:10.1007/s00127-005-0003-5.
- Blackwell D, Holden K, Tregoning D. An interim report of health needs assessment of asylum seekers in Sunderland and North Tyneside. Public Health. 2002;116(4):221-226. doi:10.1038/sj.ph.1900852.
- Laban CJ, Komproe IH, Gernaat HBPE, Jong JTVM. The impact of a long asylum procedure on quality of life, disability and physical health in Iraqi asylum seekers in the Netherlands. Soc Psychiatry Psychiatr Epidemiol. 2008;43(7):507-515. doi:10.1007/s00127-008-0333-1.
- Redman EA, Reay HJ, Jones L, Roberts RJ. Self-reported health problems of asylum seekers and their understanding of the national health service: A pilot study. Public Health. 2011;125(3):142-144. doi:10.1016/j.puhe.2010.10.002.
- Toar M, O’Brien KK, Fahey T. Comparison of self-reported health & healthcare utilisation between asylum seekers and refugees: an observational study. BMC Public Health. 2009;9(1):214. doi:10.1186/1471-2458-9-214.
- Toar M, O’Brien KK, Fahey T. Comparison of self-reported health & healthcare utilisation between asylum seekers and refugees: an observational study. BMC Public Health. 2009;9(1):214. doi:10.1186/1471-2458-9-214.
- Gerritsen AAM, Bramsen I, Devillé W, Van Willigen LHM, Hovens JE, Van Der Ploeg HM. Use of health care services by Afghan, Iranian, and Somali refugees and asylum seekers living in the Netherlands. Eur J Public Health. 2006;16(4):394-399. doi:10.1093/eurpub/ckl046.
- Van Hanegem N, Miltenburg AS, Zwart JJ, Bloemenkamp KWM, Van Roosmalen J. Severe acute maternal morbidity in asylum seekers: A two-year nationwide cohort study in the Netherlands. Acta Obstet Gynecol Scand. 2011;90(9):1010-1016. doi:10.1111/j.1600-0412.2011.01140.x.
- Rogstad K, Dale H. What are the needs of asylum seekers attending an STI clinic and are they significantly different from those of British patients? Int J STD AIDS. 2004;15(8):515-518. doi:10.1258/0956462041558230.
- Kurth E, Jaeger FN, Zemp E, Tschudin S, Bischoff A. Reproductive health care for asylum-seeking women – a challenge for health professionals. BMC Public Health. 2010;10(1):659. doi:10.1186/1471-2458-10-659.
- Bischoff A, Bovier PA, Isah R, Françoise G, Ariel E, Louis L. Language barriers between nurses and asylum seekers: Their impact on symptom reporting and referral. Soc Sci Med. 2003;57(3):503-512. doi:10.1016/S0277-9536(02)00376-3.
- Bischoff A, Denhaerynck K, Schneider M, Battegay E. The cost of war and the cost of health care – An epidemiological study of asylum seekers. Swiss Med Wkly. 2011;141(OCTOBER):13-16. doi:10.4414/smw.2011.13252.
- Mladovsky P. A framework for analysing migrant health policies in Europe. Health Policy (New York). 2009;93(1):55-63. doi:10.1016/j.healthpol.2009.05.015.
- Norredam M, Mygind A, Krasnik A. Access to health care for asylum seekers in the European Union – A comparative study of country policies. Eur J Public Health. 2006;16(3):285-289. doi:10.1093/eurpub/cki191.
- Bozorgmehr K, Razum O. Effect of restricting access to health care on health expenditures among asylum-seekers and refugees: A quasi-experimental study in Germany, 1994-2013. PLoS One. 2015;10(7):1994-2013. doi:10.1371/journal.pone.0131483.
- Asgary R, Segar N. Barriers to health care access among refugee asylum seekers. J Health Care Poor Underserved. 2011;22(2):506-522. doi:10.1353/hpu.2011.0047.
- Spike EA, Smith MM, Harris MF. Access to primary health care services by community-based asylum seekers. Med J Aust. 2011;195(4):188-191.
- O’Donnell CA, Higgins M, Chauhan R, Mullen K. “They think we’re OK and we know we’re not”. A qualitative study of asylum seekers’ access, knowledge and views to health care in the UK. BMC Health Serv Res. 2007;7:75. doi:10.1186/1472-6963-7-75.
- Bhatia R, Wallace P. Experiences of refugees and asylum seekers in general practice: a qualitative study. BMC Fam Pract. 2007;8(1):48. doi:10.1186/1471-2296-8-48.
- O’Donnell CA, Higgins M, Chauhan R, Mullen K. Asylum seekers’ expectations of and trust in general practice: A qualitative study. Br J Gen Pract. 2008;58(557):870-876. doi:10.3399/bjgp08X376104.
- Organisation mondiale de la Santé. Stratégie et plan d’action sur la santé des réfugiés et des migrants dans la Région européenne de l’OMS. 2016; (septembre) :12-15.
- Centre européen pour la prévention et le contrôle des maladies (CEPCM). Expert Opinion on the public health needs of irregular migrants, refugees or asylum seekers across the EU’s southern and south-eastern borders. 2015:20. doi:10.2900/58156.
- Karki T, Napoli C, Riccardo F, et al. Screening for Infectious Diseases among Newly Arrived Migrants in EU/EEA Countries-Varying Practices but Consensus on the Utility of Screening. Int J Environ Res Public Health. 2014;11(10):11004-11014. doi:10.3390/ijerph111011004.
- Haut Commissaire des Nations Unies pour les réfugiés (UNHCR). Niveaux et tendance de l’asile en 2014 dans les pays industrialisés. 2015:28. http://www.unhcr.org/statistics/unhcrstats/551128679/asylum-levels-trends-industrialized-countries-2014.html.
- Conseil canadien pour les réfugiés. Soins de santé pour les réfugiés : impacts des récentes coupures; 2013. http://ccrweb.ca/sites/ccrweb.ca/files/ifhreportfr.pdf.
- Nickel BR, Ljunggren D. Exclusive : Almost half of Canadians want illegal border crossers deported – Reuters poll.http://ca.reuters.com/article/topNews/idCAKBN16R0SK-OCATP. Published 2017.
Production of this document has been made possible through a financial contribution from the Public Health Agency of Canada through funding for the National Collaborating Centres for Public Health (NCCPH).
The views expressed herein do not necessarily represent the views of the Public Health Agency of Canada. Information contained in the document may be cited provided that the source is mentioned.
