
Cherchez-vous le document d’orientation de l’ASPC pour les praticiens ?
Les Points Saillants du CCNMI offrent aux praticiens et aux cliniciens canadiens en santé publique des revues actualisées sur les renseignements essentiels liés aux maladies infectieuses importantes de manière à ce qu’ils servent à la pratique en santé publique au Canada. Bien qu’ils ne constituent pas des examens officiels de la littérature, les renseignements sont puisés de sources clés, y compris l’Agence de la santé publique du Canada (ASPC), l’Organisation mondiale de la Santé (OMS) et les documents à comité de lecture.
Ces Points Saillants ont été préparés par Signy Baragar. Les questions, commentaires et suggestions à ce sujet sont les bienvenus et peuvent être envoyés à nccid@manitoba.ca.
Mise à jour le 3 décembre 2025.
Que sont les Points saillants? Pour en savoir davantage sur la manière dont l’information est recueillie, consultez notre page consacrée aux Points saillants.
Quelles sont les caractéristiques importantes des oreillons ?
CAUSE
L’infection par les oreillons est causée par le virus des oreillons, un virus à ARN simple brin négatif enveloppé appartenant au genre Rubulavirus de la famille des Paramyxoviridae.
SIGNES ET SYMPTÔMES
Toute personne non vaccinée contre les oreillons, ou n’ayant jamais contracté cette maladie, peut contracter une infection. La plupart des personnes infectées par les oreillons sont asymptomatiques ou présentent des symptômes très légers, mais elles peuvent néanmoins transmettre le virus à d’autres personnes. Si des symptômes apparaissent, les caractéristiques les plus fréquentes sont un gonflement douloureux des glandes salivaires d’un côté ou des deux côtés des joues ou du cou. D’autres symptômes peuvent inclure de la fièvre, des maux de tête, des malaises, une bouche sèche, de la fatigue, des douleurs musculaires, des difficultés à parler, à mâcher ou à avaler et/ou une perte d’appétit. L’infection par les oreillons peut parfois présenter des symptômes légers similaires à ceux d’un rhume. La plupart des personnes atteintes des oreillons guérissent en deux semaines.
Les personnes qui ne sont pas vaccinées contre les oreillons sont plus susceptibles de développer des symptômes, tels que de la fièvre et un gonflement des glandes salivaires, ainsi que des complications liées à l’infection, que celles qui sont vaccinées.
GRAVITÉ ET COMPLICATIONS
Dans de rares cas, l’infection par les oreillons peut entraîner des complications graves, notamment une inflammation des testicules (orchite), une inflammation des seins (mastite), une inflammation des ovaires (oophorite), une inflammation du cerveau (encéphalite), une inflammation des tissus recouvrant le cerveau et la moelle épinière (méningite), une perte auditive temporaire ou une surdité permanente.
Les personnes enceintes ne courent pas plus de risques de développer une infection grave que les personnes qui ne le sont pas.
PÉRIODE D’INCUBATION
En général, la période d’incubation des oreillons est comprise entre 16 et 18 jours, mais les symptômes peuvent apparaître entre 12 et 25 jours après l’exposition au virus.
RÉSERVOIR
Les humains sont les seuls hôtes connus du virus des oreillons.
TRANSMISSION
Les oreillons se propagent facilement et sont très contagieux, avec un taux de reproduction de base (R0) de 10 à 12. En d’autres termes, chaque personne infectée contaminera 10 à 12 autres personnes dans une population autrement susceptible. Le virus se transmet par contact avec les gouttelettes respiratoires d’une personne infectée, par contact direct avec la salive d’une personne infectée et par contact avec une surface contaminée. Une personne infectée par les oreillons est particulièrement infectieuse environ deux à cinq jours avant l’apparition des symptômes, mais elle peut également être contagieuse entre sept jours avant et neuf jours après l’apparition des symptômes.
- ASPC: Virus des oreillons : Fiche technique santé-sécurité : agents pathogènes
- ASPC: Oreillons — Pour les professionnels de la santé
PRÉVENTION ET CONTRÔLE
Dans le cadre des objectifs de la Stratégie nationale d’immunisation de 2016 à 2021, en 2025, le Canada a fixé des objectifs de couverture de vaccination et de réduction des oreillons basés sur les normes internationales et les pratiques exemplaires. Conformément à l’engagement du Canada envers les objectifs d’élimination des maladies de l’Organisation mondiale de la Santé (OMS) et au Plan d’Action Mondial pour les Vaccins, , les trois objectifs du Canada en matière de prévention et de contrôle des oreillons sont les suivants :
- Atteindre une couverture vaccinale de 95 % à l’âge de deux ans pour une dose de vaccin contre la rougeole, les oreillons et la rubéole
- Entre 2015 et 2019, 89 % des enfants de deux ans au Canada ont reçu leur première dose de vaccin contre la rougeole, les oreillons et la rubéole à leur deuxième anniversaire.
- Atteindre une couverture de 95 % à l’âge de sept ans pour deux doses de vaccin contre la rougeole, la rubéole et les oreillons
- Entre 2015 et 2017, 86 % des enfants de sept ans au Canada ont reçu deux doses de vaccin contre la rougeole, la rubéole et les oreillons à leur septième anniversaire. Cette couverture est tombée à 83 % en 2019.
- Maintenir une moyenne de moins de 100 cas d’oreillons par année au Canada (moyenne mobile sur cinq ans).
- En 2019 (période 2018-2019), la moyenne mobile sur cinq ans du nombre annuel de cas d’oreillons était de 734 cas (fourchette 707-734). Il s’agit d’une augmentation par rapport à la moyenne mobile sur cinq ans en 2017 (période 2016-2017), qui était de 565 cas (fourchette 122-565), et de 103 cas (fourchette 103-617) en 2015 (période 2011-2015)*.
* Pour la cible 3, les données sont présentées sous forme de moyenne mobile sur cinq ans pour l’année de référence, suivie de l’étendue de la moyenne mobile sur cinq ans pour les années spécifiées.
Immunisation Canada a élaboré plusieurs ressources sur la vaccination contre les oreillons à l’intention du public et des professionnels de la santé.
L’IDENTIFICATION ET LE SIGNALEMENT DES CAS
Tous les cas d’oreillons faisant l’objet d’une enquête doivent être déclarés en temps opportun aux autorités de santé. Les cas confirmés d’oreillons, conformément à la définition de cas, doivent être inclus dans les rapports provinciaux, territoriaux et nationaux sur les oreillons. Veuillez vérifier auprès de votre province pour connaître les lignes directrices en matière de déclaration.
DÉFINITION DES CAS
En l’absence d’immunisation au cours des 28 jours précédents, un cas confirmé peut être défini comme l’un des cas suivants :
- détection ou isolement du virus des oreillons à partir d’un échantillon approprié (de préférence un prélèvement buccal) ;
- test sérologique positif pour les anticorps IgM des oreillons chez une personne présentant une maladie clinique compatible avec les oreillons (voir la définition clinique du cas) ;
- augmentation significative (quadruplement ou plus) ou séroconversion du titre d’IgG anti-oreillons ;
- maladie clinique compatible avec les oreillons (voir définition clinique du cas) chez une personne ayant un lien épidémiologique avec un cas confirmé en laboratoire.
Un cas clinique ou probable peut être défini comme une parotidite aiguë unilatérale ou bilatérale d’une durée supérieure à deux jours sans autre cause apparente.
- ASPC : Supplément — Lignes directrices pour la prévention et le contrôle des éclosions d’oreillons au Canada (en anglais seulement)
DIAGNOSTIC
La détection, l’isolement et le génotypage des oreillons sont effectués au Laboratoire national de microbiologie (LNM).
Les tests de détection des anticorps de classe IgM et les tests de réaction en chaîne de la polymérase après transcription inverse (RT-PCR) ne sont pas suffisamment fiables pour diagnostiquer une infection par les oreillons. Outre les symptômes cliniques, les cas confirmés sur le plan de l’épidémiologie sans autre diagnostic de parotidite doivent présenter un lien épidémiologique établi avec un cas confirmé par laboratoire. En l’absence de lien épidémiologique, une personne présentant des symptômes cliniques doit faire l’objet d’une gestion par la santé publique comme un cas probable d’oreillons (voir la définition d’un cas probable ci-dessous).
- ASPC : Supplément — Lignes directrices pour la prévention et le contrôle des éclosions d’oreillons au Canada (en anglais seulement)
TESTS SÉROLOGIQUES
Il a été démontré que le test de détection des anticorps IgM spécifiques des oreillons est un mauvais prédicteur du diagnostic des oreillons dans les populations partiellement immunisées, avec une détection dans seulement 30 % des cas aigus.
Pour tester les anticorps de classe IgM spécifiques des oreillons, un (premier) échantillon aigu doit être prélevé dès l’apparition des symptômes, et un (deuxième) échantillon de convalescence doit être prélevé au moins dix jours (idéalement) ou jusqu’à trois semaines après le premier prélèvement. Le test doit montrer une augmentation d’au moins quatre fois du titre entre les sérums aigu et de convalescence ou une séroconversion (c’est-à-dire un résultat passant de négatif à positif) pour indiquer une infection aiguë par les oreillons.
Le prélèvement d’échantillons de sérum aigu et convalescent 10 à 14 jours plus tard peut révéler une séroconversion pour les anticorps IgM et/ou IgG dans les cas où le test RT-PCR pour les oreillons et les anticorps IgM étaient négatifs ou indéterminés au début de la maladie, permettant ainsi d’identifier des cas supplémentaires.
Si la personne n’a pas voyagé dans des régions où les oreillons sont présents ou n’a pas de liens épidémiologiques établis avec des cas confirmés, il convient de faire preuve de prudence quant aux résultats IgM faussement positifs.
- ASPC : Supplément — Lignes directrices pour la prévention et le contrôle des éclosions d’oreillons au Canada (en anglais seulement)
COLLECTE ET MANIPULATION DES ÉCHANTILLONS
Des méthodes de génotypage sont disponibles au LNM pour différencier les types sauvages et vaccinaux du virus, en particulier si des symptômes apparaissent chez une personne dans les 28 jours suivant la vaccination. Le génotypage présente également une utilité pour établir des liens entre les épidémies et les cas, et pour suivre l’importation ou l’élimination de souches particulières.
Pour plus d’informations sur le diagnostic en laboratoire des oreillons, consultez ASPC : Supplément — Lignes directrices pour la prévention et le contrôle des éclosions d’oreillons au Canada (en anglais seulement).
Quelles mesures faut-il prendre en présence de contacts ou de cas soupçonnés des oreillons ?
Les oreillons peuvent être prévenus grâce au vaccin contre la rougeole, les oreillons et la rubéole (ROR) ou contre la rougeole, les oreillons, la rubéole et la varicelle (RORV), qui fait partie de la série de vaccinations infantiles régulières au Canada. La vaccination est le meilleur moyen de vous protéger, de protéger votre enfant et votre communauté contre les oreillons, et de prévenir les épidémies. Deux doses du vaccin offrent une protection de 76 à 95 % contre les oreillons, et une dose offre une protection de 62 à 91 %.
Si vous ou votre enfant présentez des symptômes des oreillons, appelez immédiatement vos prestataires de soins de santé.
Les oreillons étant très contagieux, il est important de rester chez soi et de s’isoler des autres en cas d’infection. Les mesures visant à réduire la transmission comprennent :
- Une bonne hygiène des mains : lavez-vous souvent les mains à l’eau et au savon ou utilisez un désinfectant pour les mains à base d’alcool.
- Évitez de partager des objets susceptibles d’être contaminés par la salive, tels que des bouteilles d’eau, des verres, des couverts, etc.
- Nettoyez et désinfectez les surfaces fréquemment touchées ou potentiellement contaminées.
- Couvrez votre bouche avec un mouchoir ou votre avant-bras lorsque vous toussez ou éternuez.
- ASPC: N’attendez pas, vaccinez! Fiche d’information sur les oreillons
TRAITEMENT
Il n’existe aucun remède contre les oreillons. Les enfants et les adultes malades doivent rester à la maison et ne pas aller au travail ou à l’école pendant au moins cinq jours après l’apparition du gonflement. Comme les infections sont généralement bénignes, les prestataires de soins de santé recommandent généralement des soins de soutien pour aider l’organisme à combattre l’infection. Les soins de soutien peuvent inclure des médicaments (par exemple, des analgésiques) pour réduire la fièvre et l’inconfort, boire beaucoup de liquides, manger des aliments sains et se reposer suffisamment.
Les antibiotiques ne sont pas efficaces pour traiter les oreillons, car il s’agit d’une infection virale et non bactérienne. Les antibiotiques ne sont efficaces que contre les infections bactériennes.
Où en sont les éclosions actuelles d’infections des oreillons ?
Épidémiologie
CANADA
Les personnes nées au Canada avant 1970 ont probablement déjà contracté les oreillons et sont généralement considérées comme protégées en raison de cette infection passée. Après l’introduction des programmes d’immunisation systématique contre les oreillons au Canada en 1969, le nombre de cas déclarés chaque année a diminué de plus de 99 %, passant d’une moyenne de 33 000 cas par an entre 1951 et 1955 à environ 180 cas par an entre 2011 et 2013. Les oreillons restent endémiques au Canada, mais, depuis 1970, les cas sont devenus sporadiques et sont souvent associés à des épidémies. Entre 2007 et 2010, d’importantes épidémies d’oreillons ont été déclarées dans plusieurs provinces canadiennes, notamment les suivantes : Colombie-Britannique, Alberta, Ontario, Quebec, Nouveau-Brunswick et Nouvelle-Écosse. La plupart des cas déclarés concernaient de jeunes adultes.
Figure 1. Nombre de cas déclarés d’oreillons au Canada, 1924-2023
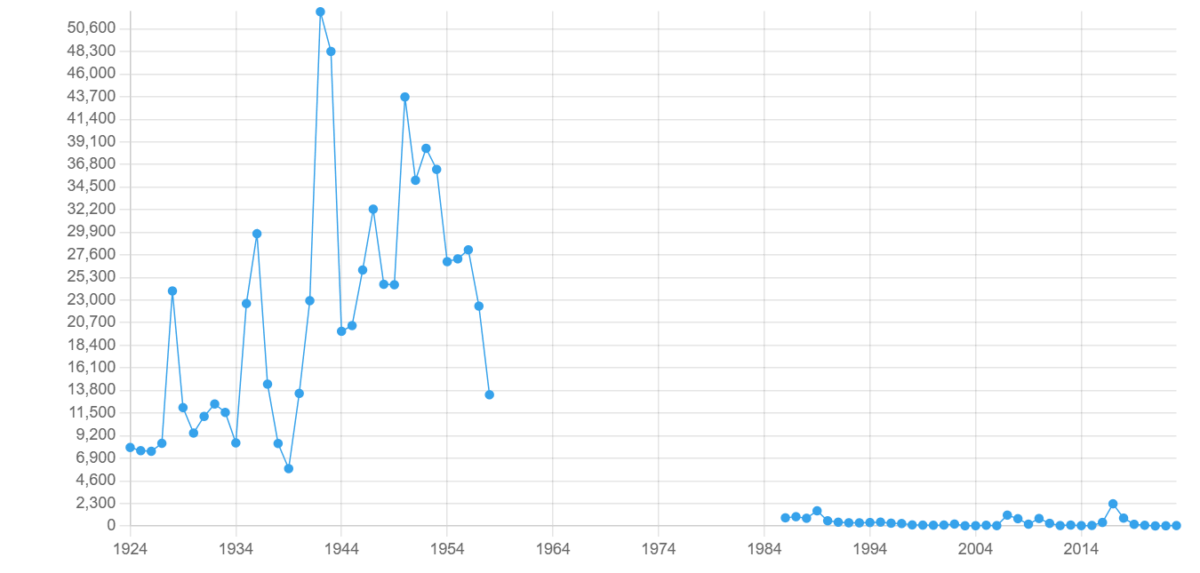
- ASPC: Oreillons — Pour les professionnels de la santé
- ASPC: Maladies à déclaration obligatoire en direct — Oreillons
Les données publiques sur les cas et les taux d’oreillons n’étaient pas disponibles pour les provinces et territoires suivants : R Yukon, Territoires du Nord-Ouest, Quebec, Nouveau-Brunswick et Nouvelle-Écosse.
Manitoba
Les dernières données publiques disponibles sur les oreillons au Manitoba datent de l’épidémie qui a touché la province en 2017. Entre le 1er septembre 2016 et le 21 avril 2017, 323 cas confirmés ont été déclarés au Manitoba. À titre de comparaison, l’incidence habituelle des oreillons dans la province, en 2017, était de quatre à cinq cas par an.
Saskatchewan
Les dernières données publiques disponibles sur les oreillons en Saskatchewan datent de 2018. En 2018, la Saskatchewan a déclaré 14 cas d’oreillons, dont un chez un enfant de moins d’un an qui n’était pas admissible au vaccin, un chez un enfant d’âge préscolaire entièrement vacciné, six chez des enfants d’âge scolaire entièrement vaccinés, deux chez de jeunes adultes entièrement vaccinés et quatre chez des adultes âgés de 20 à 60 ans insuffisamment vaccinés. Onze des 14 cas déclarés en 2018 provenaient d’une épidémie d’oreillons dans une communauté du nord de la Saskatchewan qui a commencé en octobre 2017 et a été déclarée terminée en mai 2018.
Tableau 1. Nombre de cas d’oreillons en Saskatchewan, 2012-2017
| Année | Nombre de cas d’oreillons |
| 2012 | 0 cas |
| 2013 | 2 cas |
| 2014 | 0 cas |
| 2015 | 1 cas |
| 2016 | 1 cas |
| 2017 | 77 cas |
| 2018 | 14 cas |
- Gouvernement de la Saskatchewan : Rapport sur les oreillons 2017 et 2018 (en anglais seulement)
- Gouvernement de la Saskatchewan : Rapport sur les oreillons 2017 (en anglais seulement)
Alberta
Les données sur les oreillons en Alberta sont disponibles jusqu’en 2023. En 2023, l’Alberta a déclaré 16 cas d’oreillons (0,34 cas pour 100 000 habitants). Des épidémies surviennent sporadiquement dans la province, la dernière en date remontant à 2017. Le nombre et le taux de cas annuels sont indiqués dans le tableau 2 pour la période 2000-2023.
Tableau 2. Incidence annuelle et taux de cas d’oreillons en Alberta, 2000-2023
| Année | Nombre de cas | Taux pour 100 000 habitants |
| 2000 | 13 | 0,43 |
| 2001 | 36 | 1,18 |
| 2002 | 172 | 5,50 |
| 2003 | 4 | 0,13 |
| 2004 | 3 | 0,09 |
| 2005 | 16 | 0,48 |
| 2006 | 8 | 0,23 |
| 2007 | 243 | 6,91 |
| 2008 | 309 | 8,59 |
| 2009 | 26 | 0,71 |
| 2010 | 9 | 0,24 |
| 2011 | 12 | 0,32 |
| 2012 | 6 | 0,15 |
| 2013 | 5 | 0,13 |
| 2014 | 8 | 0,20 |
| 2015 | 4 | 0,10 |
| 2016 | 8 | 0,19 |
| 2017 | 115 | 2,71 |
| 2018 | 19 | 0,44 |
| 2019 | 33 | 0,76 |
| 2020 | 14 | 0,32 |
| 2021 | 5 | 0,11 |
| 2022 | 9 | 0,20 |
| 2023 | 16 | 0,34 |
En 2024, 80,1 % des tout-petits de l’Alberta avaient reçu la première dose du vaccin ROR avant l’âge de deux ans, tandis que 68,1 % avaient reçu la deuxième dose avant l’âge de deux ans. À l’âge de sept ans, 71,6 % des enfants avaient reçu la deuxième dose. Des informations plus détaillées sur les taux de couverture vaccinale contre les oreillons par dose, par groupe d’âge et par région sanitaire en Alberta sont disponibles sur Alberta Childhood Immunization Coverage Dashboard (en anglais seulement) (en anglais seulement).
- Gouvernement de l’Alberta : Alberta Childhood Immunization Coverage Dashboard (en anglais seulement) (en anglais seulement)
Colombie-Britannique
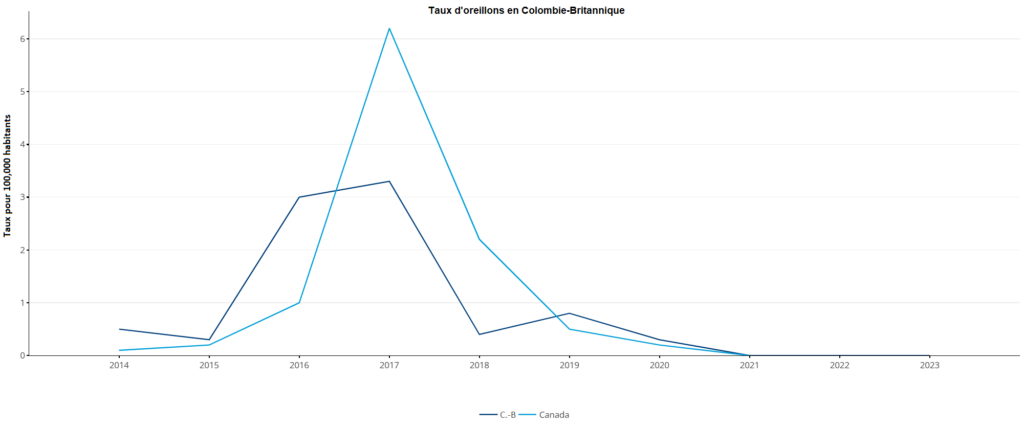
Les données relatives aux oreillons en Colombie-Britannique sont disponibles jusqu’en 2023. La Colombie-Britannique a connu des épidémies d’oreillons en 2016 et 2017. Les données les plus récentes sont présentées dans le tableau ci-dessous.
Tableau 3. Nombre de cas d’oreillons en Colombie-Britannique, 2014-2023
| Année | Nombre de cas | Taux pour 100 000 habitants |
| 2014 | 23 | 0,5 |
| 2015 | 13 | 0,3 |
| 2016 | 148 | 3,0 |
| 2017 | 162 | 3,3 |
| 2018 | 19 | 0,4 |
| 2019 | 41 | 0,8 |
| 2020 | 18 | 0,3 |
| 2021 | 0 | 0 |
| 2022 | 0 | 0 |
| 2023 | 2 | 0 |
Figure 2. Taux de cas d’oreillons en Colombie-Britannique, 2014-2023
- Colombie-Britannique : Communicable Disease Dashboard – Mumps (en anglais seulement)
Ontario
Au 19 novembre 2025, 29 cas confirmés et probables (7,1 cas pour 1 000 000 d’habitants) avaient été enregistrés en Ontario pour l’année 2025. Ce chiffre est légèrement supérieur à la moyenne quinquennale pour la même période (janvier-novembre), qui est de 25 cas (1,6 cas pour 1 000 000 d’habitants).
Pour obtenir les données de surveillance les plus récentes sur les oreillons en Ontario, veuillez consulter Santé Publique Ontario: Rapports de Surveillance des Maladies Infectieuses et les derniers rapports « Cas de maladies d’intérêt pour la santé publique ».
Prince Edward Island
Il n’y a pas eu de cas d’oreillons déclaré à l’Île-du-Prince-Édouard entre 2018 et 2024. Les données actualisées sur les cas d’oreillons figurent dans le rapport annuel sur les maladies à déclaration obligatoire publié par l’administratrice en chef de la santé publique de la province.
- PEI Annual Report-Notifiable Diseases 2024.pdf.pdf (en anglais seulement)
- PEI Annual Report-Notifiable Diseases 2023.pdf (en anglais seulement)
Quel risque présente à l’heure actuelle les oreillons à la population canadienne ?
Les Canadiens qui n’ont pas eu les oreillons ou qui n’ont pas été vaccinés conformément au calendrier de vaccination recommandé courent le risque de contracter les oreillons. Les personnes nées avant 1970 sont généralement considérées comme protégées par une infection naturelle et courent donc moins de risque. Cependant, certains groupes, indépendamment de leur année de naissance ou de la vaccination qu’ils ont reçue précédemment, sont plus susceptibles au virus en raison d’un risque d’exposition plus élevé. Ces groupes comprennent :
- Travailleurs de la santé;
- Personnel militaire;
- Étudiants de niveau postsecondaire; et
- les personnes qui voyagent hors du Canada
- ASPC: Vaccins contre les oreillons : Guide canadien d’immunisation
Consultez la section Vaccination ci-dessous pour obtenir des informations sur les groupes à risque élevé et les vaccinations recommandées selon le guide canadien d’immunisation.
VACCINS
Depuis l’autorisation du vaccin contre les oreillons au Canada en 1969 et l’introduction subséquente de la série de vaccins ROR systématiques à deux doses en 1996-1997, le nombre de cas d’oreillons déclarés à l’échelle nationale a diminué de plus de 99 %.
Le vaccin contre les oreillons est inclus dans les vaccins ROR et RORV qui font partie de la série de vaccins systématiques administrés aux enfants au Canada. Le calendrier de la série de vaccins systématiques administrés aux enfants varie selon les provinces et les territoires, mais la première dose du vaccin contre les oreillons est généralement administrée entre 12 et 15 mois. La deuxième dose doit être administrée à l’âge de 18 mois ou à tout moment par la suite, mais au plus tard vers l’âge de la scolarisation.
Les personnes qui n’ont jamais été infectées par les oreillons ou qui n’ont pas été vaccinées contre cette maladie courent un risque plus élevé d’infection.
Enfants
Les enfants et les adolescents qui n’ont pas reçu le vaccin contre les oreillons dans le cadre de la série de vaccins systématiques administrés aux enfants doivent recevoir deux doses d’un vaccin contre le virus des oreillons (ROR ou RORV). Le vaccin RROV peut être utilisé chez les enfants en bonne santé âgés de 12 mois à 13 ans.
Adultes réceptifs nés en 1970 ou après
Comme la deuxième dose du vaccin ROR n’a pas été intégrée au programme de vaccination systématique du Canada, il est probable que les enfants aient reçu cette deuxième dose pendant leur enfance. Il leur est donc recommandé de recevoir une deuxième dose afin d’être pleinement protégés.
Les adultes nés en 1970 ou après qui n’ont pas été vaccinés contre les oreillons ou qui n’ont pas déjà été infectés devraient recevoir une dose de vaccin ROR, en particulier s’ils prévoient de voyager à l’étranger.
Les adultes susceptibles (ceux voyageant hors du Canada, les travailleurs de la santé, les étudiants qui fréquentent des établissements d’enseignement postsecondaire et le personnel militaire) nés en 1970 ou après devraient recevoir deux doses du vaccin ROR. Le tableau 4 résume le nombre de doses recommandées du vaccin ROR pour les adultes susceptibles nés en 1970 ou après.
Tableau 4. Nombre de doses recommandées du vaccin ROR pour les groupes susceptibles nés en 1970 ou après
| Les sujets les plus susceptibles | Nombre recommandé de doses de vaccin ROR |
| Adultes nés au Canada entre 1970 et 1996 qui n’ont reçu qu’une seule dose du vaccin ROR pendant leur enfance | 1 dose |
| Adultes susceptibles nés en 1970 ou après, qui n’ont pas été vaccinés ou qui n’ont pas été infectés auparavant | 1 dose |
| Travailleurs de la santé et personnel militaire réceptifs qui sont nés en 1970 ou après | 2 doses |
| Travailleurs de la santé et personnel militaire réceptifs qui sont nés en 1970 ou après | 2 doses |
| Étudiants réceptifs qui sont nés en 1970 ou après et qui fréquentent des établissements d’enseignement postsecondaire | 2 doses |
Adultes réceptifs nés avant 1970
On considère généralement que la plupart des adultes nés avant 1970 ont acquis une immunité naturelle contre les oreillons et n’ont donc pas besoin d’être vaccinés. Cependant, certains groupes nés avant 1970 sont plus susceptibles au virus en raison d’un risque d’exposition plus élevé et devraient recevoir le vaccin ROR. Le nombre de doses recommandées du vaccin ROR pour les groupes susceptibles nés avant 1970 est indiqué dans le tableau 5 ci-dessous.
Tableau 5. Nombre de doses recommandées du vaccin ROR pour les groupes susceptibles nés avant 1970
| Les sujets les plus susceptibles | Nombre recommandé de doses de vaccin ROR |
| Travailleurs de la santé et personnel militaire réceptifs qui sont nés avant 1970 | 2 doses |
| Voyageurs réceptifs nés avant 1970 qui se rendent à l’extérieur du Canada | 1 dose |
| Étudiants réceptifs nés avant 1970 qui fréquentent des établissements d’enseignement postsecondaire | 1 dose |
- ASPC: N’attendez pas, vaccinez! Fiche d’information sur les oreillons
- ASPC: Vaccins contre les oreillons : Guide canadien d’immunisation
CONSEILS AUX VOYAGEURS
Les oreillons sont une infection très courante dans de nombreuses régions du monde. Il est conseillé à toute personne voyageant hors d’Amérique du Nord de :
- consulter son prestataire de soins de santé au moins six semaines avant le départ ;
- s’assurer que ses immunisations contre les oreillons sont à jour ; et
- consulter le site Web de l’Agence de la santé publique du Canada Conseils de santé aux voyageurs pour obtenir des avis concernant les oreillons.
