
Mise à jour de mai 2026
Cherchez-vous le document d’orientation de l’ASPC pour les praticiens ?
* Pour consulter la mise à jour du 9 octobre 2025 du CDC sur l’épidémie d’Ebola en République démocratique du Congo (RDC), veuillez lire : Épidémie d’Ebola en RDC : situation actuelle | Ebola | CDC (en anglais seulement)*
Les Points saillants du CCNMI offrent aux praticiens et aux cliniciens canadiens en santé publique des revues actualisées sur les renseignements essentiels liés aux maladies infectieuses importantes de manière à ce qu’ils servent à la pratique en santé publique au Canada. Bien qu’ils ne soient pas des examens officiels de la littérature, les renseignements sont puisés de sources clés, y compris l’Agence de la santé publique du Canada (ASPC), les Centers for Disease Control and Prevention (CDC) américains et l’Organisation mondiale de la Santé (OMS).
Nous acceptons volontiers vos questions, commentaires et suggestions concernant le présent compte rendu et vous pouvez nous les envoyer à l’adresse suivante : nccid@umanitoba.ca.
Que sont les Points saillants? Pour en savoir davantage sur la manière dont on recueille l’information, consultez notre page dédiée aux But et méthodes de nos Points saillants.
Questions abordées dans ce point saillant :
- Quel est le risque actuel lié à la maladie à virus Ebola (MVE) pour la population canadienne ?
- Quelles sont les mesures à prendre pour les cas de MVE, les personnes ayant été en contact avec le virus et celles faisant l’objet d’une enquête au Canada ?
- Qu’en est-il de l’éclosion de MVE de 2026 ?
- Que dois-je savoir d’autre sur la maladie à virus Ebola (MVE) ?
Quel est le risque actuel lié à la MVE pour la population canadienne ?
Bien qu’il soit tout à fait possible qu’une personne arrive au Canada en provenance d’un pays touché par la MVE durant la période d’incubation ou après l’apparition des symptômes, le risque pour les Canadiens est actuellement considéré comme très faible. En mai 2026, l’OMS a déterminé que l’éclosion de la maladie à Ebola causée par le virus Bundibugyo en RDC et en Ouganda constituait une urgence de santé publique de portée internationale (USPPI). Au 18 mai 2026, les CDC signalaient 11 cas confirmés et 336 cas suspects, dont 88 décès, en RDC, ainsi que deux cas confirmés en Ouganda, dont un décès. Aucun cas n’a été signalé au Canada.
L’éclosion actuelle est causée par le virus Bundibugyo, l’un des orthoebolavirus responsables de la MVE. Selon l’OMS, il n’existe actuellement aucun traitement ni vaccin spécifiquement approuvé contre le virus Bundibugyo.
Le gouvernement du Canada met à la disposition des voyageurs et du grand public des renseignements utiles. Le Canada dispose de protocoles et de ressources permettant de détecter, d’enquêter et de prendre en charge les cas de maladie à virus Ebola si celle-ci apparaissait sur son territoire. En mai 2026, le gouvernement du Canada a émis un avis de santé aux voyageurs de niveau 2 recommandant aux voyageurs d’adopter des précautions sanitaires renforcées. Gouvernement du Canada — Maladie à virus Ebola : Conseils de santé aux voyageurs
- Gouvernement du Canada — Conseils de santé aux voyageurs
- OMS — Bulletins d’information sur les éclosions épidémiques (en anglais seulement)
- CDC — Maladie Ebola : Mise à jour courante (en anglais)
Quelles sont les mesures à prendre pour les cas de MVE, les personnes ayant été en contact, avec le virus et celles faisant l’objet d’une enquête au Canada ?
Les professionnels de la santé au Canada doivent faire preuve de vigilance afin de reconnaître, d’examiner et signaler rapidement les patients qui ont des antécédents d’exposition potentielle à Ebola et des symptômes de la MVE ; ou de maladies similaires qui peuvent provoquer des fièvres hémorragiques. Vous trouverez ci-dessous des lignes directrices portant sur la gestion de la santé publique, la prévention et le contrôle des infections, les soins cliniques, la surveillance des voyageurs, les analyses en laboratoire et la déclaration des cas.
Définition de cas
Le gouvernement du Canada ainsi que toutes les administrations provinciales et territoriales ont établi des définitions de cas aux fins de signalement.
Lors de l’épidémie de 2014-2016 en Afrique de l’Ouest, une définition de cas spécifique à l’éclosion de MVE a été établie.
Gestion de la santé publique
Le Gouvernement du Canada a rédigé une directive pour la prise en charge de la santé publique de tout cas humain de MVE ou de tout contact étroit d’un cas de MVE dépisté. L’OMS a publié d’autres ressources applicables au contexte canadien. Les cliniciens devraient également consulter les directives provinciales ou territoriales pertinentes si elles existent.
- Gouvernement du Canada – Prise en charge par la santé publique des cas de la maladie Ebola et de leurs contacts dans la collectivité au Canada
- OMS – Infection prevention and control guideline for Ebola and Marburg diseases (en anglais seulement)
Communication des résultats
Les patients faisant l’objet d’une enquête pour la maladie à virus Ebola doivent être immédiatement déclarés conformément aux protocoles nationaux et provinciaux/territoriaux.
- Gouvernement du Canada — Maladie à virus Ebola : pour les professionnels de la santé, les travailleurs humanitaires (sous Communication des résultats)
- Maladie Ebola : Formulaire de déclaration de cas
Surveillance et suivi
Le Comité consultatif de la médecine tropicale et de la médecine des voyages (CCMTMV) a formulé des recommandations en matière de prévention, de suivi et de surveillance des voyageurs arrivant de régions affectées par la MVE.
- Gouvernement du Canada — Recommandations en matière de prévention, de suivi et de surveillance des maladies Ebola (rédigées par le CCMTMV)
- OMS — Surveillance d’Ebola dans les pays n’ayant pas notifié de cas de maladie à virus Ebola
Dépistage
Les analyses en laboratoire d’un patient faisant l’objet d’une enquête pour la maladie à virus Ebola doivent être effectuées uniquement dans le cadre d’une évaluation des risques en cours et conformément aux procédures de biosécurité correspondantes. L’ASPC fournit des lignes directrices en matière de biosécurité pour les laboratoires qui manipulent des échantillons de patients faisant l’objet d’une enquête pour la maladie à virus Ebola.
Les cultures du virus Ebola ne peuvent être effectuées qu’au Laboratoire national de microbiologie (LNM) dans un laboratoire de niveau de confinement 4. Si un échantillon nécessite des analyses diagnostiques pour la MVE, les professionnels de la santé et les laboratoires doivent collaborer avec leur laboratoire provincial de santé publique afin de coordonner les analyses avec le LNM.
- Gouvernement du Canada — Maladie à virus Ebola Pour les professionnels de la santé, les travailleurs humanitaires (sous-diagnostic)
- Gouvernement du Canada — Ligne directrice en matière de biosécurité à l’intention des laboratoires qui manipulent des échantillons prélevés chez des patients faisant l’objet d’examens pour la maladie Ebola
Soins cliniques
Des lignes directrices sur les soins cliniques de la maladie à virus Ebola, à l’intention des cliniciens au Canada, ont été publiées. Par ailleurs, l’OMS propose plusieurs documents d’orientation sur les soins cliniques et la prise en charge des cas.
- ASPC — Guide de pratique clinique pour la prise en charge de la maladie à virus Ebola (rédigé par l’Association canadienne des médecins d’urgence et l’Association pour la microbiologie médicale et l’infectiologie Canada)
- OMS — Publications sur la maladie Ebola : Gestion de cas (en anglais seulement)
Mesures de prévention et de contrôle des infections (PCI)
Le gouvernement du Canada, l’OMS et les CDC ont émis des lignes directrices sur les mesures de PCI à adopter en milieu de soins de santé, notamment les mesures pour le nettoyage de l’environnement, ainsi que la gestion du linge et des déchets. Le gouvernement du Canada a également publié des lignes directrices sur les mesures de PCI pour les soins préhospitaliers et le transport terrestre des patients sous investigation pour la maladie Ebola ou dont la maladie Ebola a été confirmée.
- Gouvernement du Canada — Mesures de prévention et de contrôle des infections : Soins préhospitaliers et transport terrestre des personnes sous investigation pour la maladie Ebola ou dont la maladie Ebola a été confirmée
- Gouvernement du Canada — Comité consultatif sur la prévention et le contrôle des infections : Lignes directrices sur les mesures de prévention et de contrôle des infections pour la maladie à virus Ebola dans les milieux de soins de santé.
- Gouvernement du Canada — Lignes directrices sur les déchets associés à la gestion de la maladie à virus Ebola dans les milieux de soins de santé
Des lignes directrices sur les mesures de PCI d’hygiène du milieu à l’intention des exploitants de moyens de transport et de terminaux, mais aussi des équipages de cabine, du personnel de nettoyage et du personnel de fret de lignes aériennes ont été publiées. Certaines provinces et certains territoires ont établi leurs propres directives sur les mesures de PCI.
- Gouvernement du Canada — Pratiques d’hygiène du milieu pour limiter la propagation de maladies transmissibles dans les moyens de transport de passagers et les terminaux
- Gouvernement du Canada — Directive pour l’équipage de cabine, le personnel de nettoyage et le personnel de fret de lignes aériennes : Comment se protéger et protéger les autres de la maladie à virus Ebola
Autres ressources de mesures de PCI
- OMS — Publications sur la maladie Ebola Prévention et contrôle des infections
- CDC — Mesures de PCI pour les patients hospitalisés faisant l’objet d’une enquête pour la MVE dans les hôpitaux américains (en anglais seulement)
Qu’en est-il de l’éclosion de MVE de 2026 ?
Au début du mois de mai 2026, un hôpital de la zone de santé de Bunia, dans le nord-est de la RDC, a détecté un groupe de cas de maladie grave parmi les travailleurs de la santé. Les premiers tests diagnostiques effectués en RDC s’étaient révélés négatifs pour le virus Ebola. Au 15 mai 2026, huit des treize échantillons testés se sont révélés positifs pour le virus Bundibugyo, un orthoebolavirus reconnu pour provoquer la maladie à Ebola chez l’humain.
Au 18 mai 2026, les CDC avaient déclaré 11 cas confirmés et 336 cas présumés, dont 88 décès en RDC. Des cas ont été dépistés dans plusieurs zones de santé de la province de l’Ituri. Par ailleurs, deux cas importés confirmés, dont un décès, ont été signalés en Ouganda parmi des voyageurs en provenance de la RDC.
Le 17 mai 2026, l’OMS a déterminé que l’éclosion constituait une urgence de santé publique de portée internationale (USPPI). L’OMS a souligné ses préoccupations concernant la transmission nosocomiale, l’insécurité persistante dans les régions touchées, la forte mobilité de la population et l’absence de traitement ou de vaccin spécifique homologué contre le virus Bundibugyo.
- OMS — Rapports de situation sur l’éclosion d’Ebola en RDC (en anglais seulement)
- OMS — Bulletins d’information sur les éclosions épidémiques (en anglais seulement)
Que dois-je savoir d’autre sur la maladie à virus Ebola (MVE) ?
Cause
La maladie à virus Ebola (MVE) est causée par un virus du genre Ebolavirus. Quatre souches (Ebola, Soudan, Forêt de Taï et Bundibugyo) sont connues pour causer la MVE chez l’humain. En mai 2026, il a été confirmé que le virus Bundibugyo était à l’origine de l’éclosion en RDC et en Ouganda. La maladie est rare et mortelle ; elle touche le plus souvent les personnes et les primates non humains (singes, gorilles et chimpanzés).
Signes, symptômes et gravité
Les symptômes typiques peuvent comprendre : une fièvre soudaine, une faiblesse intense, des douleurs musculaires, des maux de tête et des maux de gorge, suivis de vomissements, de diarrhée, d’éruption cutanée, d’une altération de la fonction rénale et hépatique, d’une défaillance multiviscérale, de manifestations vasculaires (injection conjonctivale, hypotension orthostatique, œdème), de signes neurologiques (céphalées, confusion, coma) et, dans certains cas, de saignements internes et externes. Les patients présentant ces signes et symptômes doivent être isolés conformément au protocole en place, puis faire l’objet d’une évaluation visant à déterminer leur risque d’exposition au virus Ebola. Les symptômes peuvent apparaître de 2 à 21 jours après l’exposition, avec une moyenne de 8 à 10 jours.
Le taux de létalité des cas diagnostiqués se situe entre 30 et 90 %. Le taux de létalité moyen est estimé à 50 %.
- Gouvernement du Canada — Maladie Ebola : symptômes et traitement
- Gouvernement du Canada — Maladie à virus Ebola : pour les professionnels de la santé, les travailleurs humanitaires (sous Agents étiologiques et Caractéristiques cliniques)
- OMS — Ebola (maladie à virus) (sous Symptômes)
Épidémiologie
La MVE se limite généralement aux régions d’Afrique subsaharienne propices aux éclosions. Historiquement, entre 1976 et 2012, des cas sporadiques et des éclosions ont été signalés dans plusieurs pays africains. L’épidémie la plus importante a eu lieu de 2014 à 2016 en Afrique de l’Ouest, avec quelques cas importés qui sont apparus dans d’autres pays d’Afrique, d’Europe et d’Amérique du Nord. Elle a infecté plus de 28 500 personnes et fait 11 300 morts.
L’OMS a déclaré que l’épidémie de la maladie à Ebola de 2026 causée par le virus Bundibugyo en RDC et en Ouganda constituait une USPPI. L’OMS a indiqué comme principales préoccupations l’insécurité persistante dans les régions touchées, la transmission nosocomiale, la mobilité de la population et le risque de propagation régionale. Des cas importés liés à des déplacements en provenance de la RDC ont également été dépistés en Ouganda. À lire : L’épidémie de maladie d’Ebola due au virus Bundibugyo en Ouganda et en République démocratique du Congo constitue une urgence de santé publique de portée internationale
Jusqu’à présent, aucun cas de MVE n’a été détecté au Canada. (Voir ci-dessus : Quel est le risque actuel lié à l’éclosion de MVE pour la population canadienne ?).
- Gouvernement du Canada — Maladie à virus Ebola : pour les professionnels de la santé, les travailleurs humanitaires (sous Histoire et contexte)
- Gouvernement du Canada — Maladie à virus Ebola : Mise à jour sur l’éclosion épidémique en RDC
- OMS — Ebola (maladie à virus) (sous l’introduction et la table : Chronologie des éclosions de MVE précédentes)
- CDC-Maladie à virus Ebola — Histoire (en anglais seulement)
Transmission
Réservoir
Bien que le réservoir naturel du virus Ebola ne soit pas encore clairement établi, les chauves-souris frugivores (Pteropodidae) sont considérées comme les hôtes réservoirs les plus probables. Le virus peut atteindre la population humaine lorsque des personnes ont un contact étroit avec le sang, les sécrétions, les organes ou d’autres liquides biologiques d’animaux infectés, comme les chimpanzés, les gorilles, les chauves-souris frugivores, les singes, les antilopes forestières ou les porcs-épics trouvés malades ou morts ou dans la forêt tropicale.
Transmission interhumaine
Le virus se transmet de personne à personne par des éraflures ou les muqueuses (yeux, nez, bouche) au contact direct, non protégé avec :
- du sang ou des liquides biologiques (urine, salive, transpiration, selles, vomissures, lait maternel et sperme) d’une personne atteinte de la maladie à virus Ebola (MVE) ou décédée des suites de cette maladie ;
- des objets (aiguille ou seringues, par exemple) qui ont été contaminés par des liquides biologiques provenant d’une personne atteinte de la MVE ou d’une personne qui en est décédée ;
- le sperme d’un homme qui a survécu à la MVE (par contact sexuel oral, vaginal ou anal).
La transmission peut également s’effectuer de l’animal à l’humain par un contact direct et non protégé avec des chauves-souris frugivores ou des primates non humains (tels que les primates et les singes) infectés.
Le virus peut persister dans certains liquides biologiques (notamment le sperme) d’un patient ayant survécu à la MVE, même s’il ne présente plus de symptômes de maladie grave. Les risques de transmission sexuelle ne sont toutefois pas bien compris ni confirmés. Selon l’Organisation mondiale de la Santé, les liquides biologiques les plus infectieux sont le sang, les selles et les vomissures. Le virus présent sur des surfaces peut rester infectieux de quelques heures à plusieurs jours.
Durant une éclosion, les personnes présentant un risque d’infection plus élevé sont :
- les travailleurs de la santé ;
- les membres de la famille ou d’autres personnes en contact étroit avec des personnes infectées ;
- les personnes qui ont un contact direct avec des corps lors des rites funèbres ou des inhumations ; https://www.cdc.gov/vhf/ebola/transmission/index.html
Période d’incubation
De 2 à 21 jours, habituellement entre 4 et 10 jours
Période de contagiosité
Les patients deviennent contagieux une fois qu’ils commencent à présenter des symptômes ; ils ne sont pas considérés comme contagieux pendant la période d’incubation. Le cas demeure contagieux tant que le sang et les liquides biologiques (y compris le sperme et le lait maternel) contiennent le virus, y compris durant la période post-mortem.
- Gouvernement du Canada — Maladie à virus Ebola : pour les professionnels de la santé, les travailleurs humanitaires (sous Transmission)
- CDC — Transmission
- OMS — Ebola (maladie à virus) (sous Transmission)
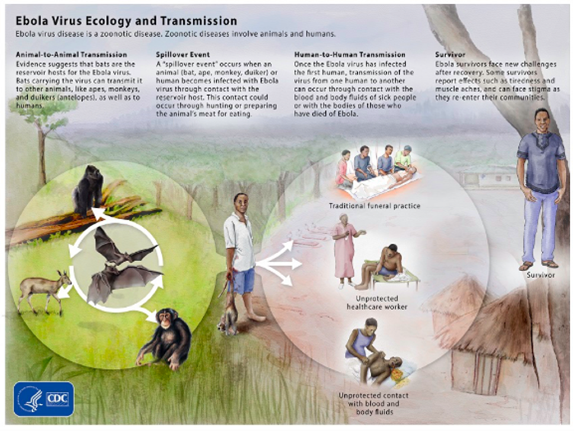
Source : CDC, National Center for Emerging and Zoonotic Infectious Diseases (NCEZID, Centre national des maladies infectieuses émergentes et zoonotiques), Division of High-Consequence Pathogens and Pathology (DHCPP, Division des agents pathogènes à conséquences élevées et de la pathologie), Viral Special Pathogens Branch (VSPB, Direction des agents pathogènes viraux spéciaux)
Diagnostic au laboratoire
Les méthodes de laboratoire permettant de confirmer un cas de MVE reposent sur l’isolement du virus, la détection de son ARN ou de ses composants, et/ou la mise en évidence d’anticorps dirigés contre celui-ci. Le virus Ebola peut être détecté dans le sang d’une personne infectée trois jours après l’apparition des symptômes par réaction en chaîne de la polymérase après transcription inverse (RT-PCR).
L’OMS décrit (et a évalué) plusieurs méthodes diagnostiques utilisées pour confirmer l’infection au virus Ebola.
- Gouvernement du Canada — Maladie à virus Ebola : Pour les professionnels de la santé, les travailleurs humanitaires (sous-diagnostic)
- OMS — Ebola (maladie à virus) (sous-diagnostic)
Traitement
Il n’existe actuellement aucun traitement homologué spécifique contre Ebola. Il n’existe aucun traitement ni vaccin spécifique homologué approuvé contre le virus Bundibugyo. Le traitement des patients repose sur des soins de soutien visant à soulager les symptômes. Certaines personnes sont en mesure de se rétablir sans traitement. Plus tôt, le patient reçoit des soins de soutien, meilleures sont ses chances de survie. En général, le traitement comprend :
- le maintien de la tension artérielle et de l’oxygénation (réduction des vomissements et de la diarrhée, de la fièvre et de la douleur) ;
- le maintien d’un équilibre adéquat en liquides et en électrolytes (minéraux essentiels à l’organisme), par voie orale ou intraveineuse ;
- un isolement strict en unité de soins intensifs afin de prévenir la propagation de la maladie.
- Gouvernement du Canada — Maladie à virus Ebola : pour les professionnels de la santé, les travailleurs humanitaires (sous Traitement)
- OMS/The Lancet – Evidence-based guidelines for supportive care of patients with Ebola virus disease (en anglais seulement)
Un essai clinique randomisé multimédicaments a commencé en novembre 2018 en RDC et passe maintenant à une phase de prolongation de l’étude avec seulement deux médicaments, le REGN-EB3 et le mAb114. Ces deux médicaments à base d’anticorps monoclonaux ont obtenu de meilleurs résultats que les deux autres médicaments testés (ZMapp et remdésivir) et sont, depuis le 9 août 2019, les seuls médicaments administrés aux patients.
- OMS — Mise à jour sur les essais cliniques de médicaments expérimentaux contre la maladie à virus Ebola (en anglais seulement)
Stratégies de prévention
Dans les régions où Ebola est présent, les stratégies préventives les plus importantes sont actuellement les suivantes : 1) la mise en œuvre de mesures de prévention et de contrôle des infections dans les établissements de soins de santé, notamment le dépistage et l’isolement rapides des cas présumés, la recherche des contacts, les analyses en laboratoire et le port approprié d’équipements de protection individuelle (ÉPI) ; 2) la sensibilisation du public à la réduction de l’exposition aux sources réservoirs, aux personnes malades et à leurs liquides biologiques, ainsi qu’aux cadavres dans les milieux communautaires ; et 3) la vaccination.
Les individus doivent continuer à se protéger contre l’infection en évitant tout contact avec des patients infectés vivants ou décédés, ou avec leurs liquides biologiques, tels que le sang, les vomissures, la salive, l’urine ou les selles. Même les effets personnels peuvent transmettre le virus. Les travailleurs de la santé doivent respecter les directives particulières relatives à la prévention et au contrôle des infections. (Lire : Quelles sont les mesures de santé publique à prendre en cas présumé de MVE ou d’un contact ?)
- Gouvernement du Canada — Maladie à virus Ebola : Prévention et risques
- OMS — Ebola (maladie à virus) (naviguer jusqu’à Prévention et lutte)
Vaccination
Le rVSV-ZEBOV, un vaccin expérimental mis au point par des chercheurs du Laboratoire national de microbiologie du Canada, est considéré comme sûr et protecteur contre la souche Zaïre du virus Ebola. La vaccination avec ce vaccin n’est recommandée que dans les pays connaissant une éclosion d’Ebola, car le vaccin n’est pas encore homologué au Canada. Le vaccin rVSV-ZEBOV a été administré lors l’épidémie d’Ebola de 2018-2019. Cependant, selon les CDC et l’OMS, il n’existe actuellement aucun vaccin spécifique homologué contre la maladie à virus Bundibugyo.
- OMS — Maladie à virus Ebola : questions-réponses
- Gouvernement du Canada — Échéancier du vaccin canadien contre le virus Ebola
Autres liens utiles sur Ebola
- OMS — Publications et lignes directrices techniques sur Ebola (en anglais seulement)
- OMS — Maladie à virus Ebola : questions-réponses
- CDC — Page d’accueil Ebola (en anglais seulement)
- CDC — À propos de la maladie à virus Ebola — À l’intention des cliniciens (en anglais seulement)
- Page Ebola du Centre européen de prévention et de contrôle des maladies (ECDC) (en anglais seulement)
