
Cherchez-vous le document d’orientation de l’ASPC pour les praticiens ?
Les Points saillants du CCNMI offrent aux praticiens et aux cliniciens canadiens en santé publique des revues actualisées sur les renseignements essentiels liés aux maladies infectieuses importantes de manière à ce qu’ils servent à la pratique en santé publique au Canada. Bien qu’ils ne soient pas des examens officiels de la littérature, les renseignements sont puisés de sources clés, y compris les documents à comité de lecture, l’Agence de la santé publique du Canada (ASPC), les Centers for Disease Control and Prevention (CDC) américains et l’Organisation mondiale de la Santé (OMS).
Nous acceptons volontiers vos questions, commentaires et suggestions concernant le présent bulletin des points saillants sur le MERS-CoV et vous pouvez nous les envoyer à l’adresse suivante : ccnmi@umanitoba.ca.
Que sont les Points saillants? Pour savoir davantage sur la manière dont on recueille l’information, voir notre page dédiée au but et aux méthodes de nos Points saillants.
UPDATED: December 11, 2025
Quelles sont les principales caractéristiques de CoV-SRMO?
Causes
Le syndrome respiratoire du Moyen-Orient (SRMO) est une infection respiratoire virale causée par le coronavirus du syndrome respiratoire du Moyen-Orient (MERS-CoV). Identifié pour la première fois en Arabie saoudite en 2012, le MERS-CoV s’est depuis propagé à plusieurs pays.
Les coronavirus constituent une vaste famille de virus famille de virus présents à l’échelle mondiale, capables d’infecter les humains et divers animaux. Chez l’humain, ils provoquent le plus souvent des infections respiratoires des voies supérieures bénignes à modérées, telles qu’un rhume simple, mais peuvent également être responsables de syndromes respiratoires sévères, comme le syndrome respiratoire aigu sévère (SRAS) observé en 2003.
- ASPC – Causes du syndrome respiratoire du Moyen-Orient (SRMO) – Canada.ca
- ASPC – Pour les professionnels de la santé : syndrome respiratoire du Moyen-Orient (SRMO) – Canada.ca
Signes et symptômes
Le spectre clinique de l’infection par le MERS-CoV s’étend d’une infection asymptomatique à des formes sévères d’atteinte respiratoire inférieure, notamment des pneumonies.
Les symptômes les plus courants incluent :
- la fièvre;
- la toux;
- les difficultés respiratoires comme l’essoufflement.
La pneumonie est fréquente, sans être constante. Des manifestations gastro-intestinales (vomissements, diarrhée) peuvent également être observées. Les personnes âgées, immunodéprimées ou atteintes de maladies chroniques présentent un risque accru d’évolution vers des formes graves.
La majorité des cas signalés sont symptomatiques Entre 2012 et 2025, sur environ 2 800 cas signalés à l’échelle mondiale, environ 2 200 étaient symptomatiques et 174 asymptomatiques, tandis que le statut symptomatique n’était pas précisé pour certains cas.
- ASPC – Pour les professionnels de la santé : syndrome respiratoire du Moyen-Orient (SRMO) – Canada.ca
- OMS — Tableau de bord MERS-CoV (en anglais seulement)
Gravité et complications
Environ 35 % des cas d’infection par le MERS-CoV sont mortels. La plupart des personnes touchées présentaient des problèmes de santé sous-jacents et un système immunitaire affaibli.
Période d’incubation
La période d’incubation du MERS-CoV demeure imparfaitement caractérisée. Elle serait relativement longue, les données indiquant généralement cinq à six jours avant l’apparition des symptômes. Cependant, ceux‑ci peuvent se manifester jusqu’à 14 jours après l’exposition.
- ASPC – Définition de cas nationale: Coronavirus du syndrome respiratoire du Moyen-Orient (CoV-SRMO) – Canada.ca
Réservoir et transmission
Le MERS-CoV est un virus zoonotique transmis à l’humain par des dromadaires infectés. Selon les données disponibles, le virus aurait pris naissance chez les chauves-souris avant d’être transmis aux chameaux, probablement avant 1992.
Bien que des études récentes indiquent que les chameaux constituent une source principale d’infection humaine par le MERS-CoV, par contact direct ou indirect avec des chameaux infectés ou des produits dérivés (par exemple, le lait de chamelle cru), la voie exacte de transmission du chameau à l’humain n’est pas entièrement élucidée.
- ASPC – Résumé de l’évaluation du risque associé au coronavirus du syndrome respiratoire du Moyen-Orient (MERS-CoV) pour la santé publique au Canada – Canada.ca
Transmission interhumaine
Aucune transmission communautaire soutenue n’a été observée. Toutefois, une transmission interhumaine a été documentée, notamment en milieu de soins, lors de contacts étroits et dans les ménages des pays affectés.
- ASPC – Résumé de l’évaluation du risque associé au coronavirus du syndrome respiratoire du Moyen-Orient (MERS-CoV) pour la santé publique au Canada – Canada.ca
- ASPC – Pour les professionnels de la santé : syndrome respiratoire du Moyen-Orient (SRMO) – Canada.ca
Diagnostic de laboratoire
La confirmation en laboratoire est obtenue par la détection du virus au moyen : a) d’un test d’amplification des acides nucléiques (TAAN) spécifique au MERS-CoV, ciblant jusqu’à deux régions distinctes, et/ou par séquençage ; b) de l’isolement du virus en culture cellulaire ; ou c) d’analyses sérologiques effectuées sur du sérum dans un centre collaborateur de l’OMS utilisant des méthodes validées. Les demandes de dépistage du MERS-CoV doivent être adressées au laboratoire provincial de santé publique (LPSP) approprié. Certains laboratoires provinciaux de santé publique et laboratoires hospitaliers peuvent effectuer un dépistage initial du MERS-CoV ; toutefois, ces cas doivent être considérés comme probables en attendant la confirmation du diagnostique par le Laboratoire national de microbiologie du Canada (LNM), avant d’être considérés comme définitifs. Les analyses de laboratoire doivent être réalisées conformément aux directives du Réseau des laboratoires de santé publique du Canada: Protocole d’enquête microbiologique concernant les Infections Respiratoires Aiguës Sévères (IRAS) – Canada.ca
- ASPC – Lignes directrices nationales sur la surveillance des cas d’infection par le coronavirus du syndrome respiratoire du Moyen-Orient (CoV-SRMO) – Canada.ca
- ASPC- Protocole d’enquête microbiologique concernant les Infections Respiratoires Aiguës Sévères (IRAS) – Canada.ca
- ASPC- Lignes directrices sur la prévention et le contrôle du coronavirus du syndrome respiratoire du Moyen-Orient (CoV-SRMO) dans les établissements de soins actifs – Canada.ca
- ASPC – Pour les professionnels de la santé : syndrome respiratoire du Moyen-Orient (SRMO) – Canada.ca
Vaccination
Aucun vaccin n’est actuellement homologué pour l’usage humain, mais plusieurs candidats vaccins contre le MERS-CoV soient en cours de développement. Par exemple, trois candidats vaccins (MVA-MERS-S, GLS-5300 ADN et ChAdOx1) ont fait l’objet d’essais cliniques de phase 1 et 1b visant à évaluer leur innocuité et leur immunogénicité. Une liste complète des candidats vaccins et de leur stade d’évaluation clinique ou de leur statut réglementaire pour la période 2019-2020 est accessible à WHO — Classes of candidate vaccines against MERS-CoV.PDF
- Shen et coll. (2024) – DNA vaccine prime and replicating vaccinia vaccine boost induce robust humoral and cellular immune responses against MERS-CoV in mice (en anglais seulement)
- ASPC – Résumé de l’évaluation du risque associé au coronavirus du syndrome respiratoire du Moyen-Orient (MERS-CoV) pour la santé publique au Canada – Canada.ca
Traitement
Il n’existe actuellement aucun traitement spécifique contre le SRMO. La prise en charge repose sur des soins de soutien adaptés à l’état clinique. Pour les professionnels de la santé prenant en charge des patients en unité de soins intensifs présentant une infection respiratoire aiguë sévère, telle que le SRMO, il est recommandé de se référer au document Guide de prise en charge des infections respiratoires aiguës sévères en unité de soins intensifs (en anglais seulement), élaboré par la Société canadienne de soins intensifs.
- ASPC – Pour les professionnels de la santé : syndrome respiratoire du Moyen-Orient (SRMO) – Canada.ca
Que se passe-t-il avec les épidémies actuelles de CoV-SRMO?
Épidémiologie
Aucun cas de MERS-CoV n’a été signalé au Canada.
Tous les cas de MERS-CoV ont été associés à des pays du Moyen-Orient, la majorité des cas (environ 80 %) ayant été signalés en Arabie saoudite. Cela s’explique principalement par des contacts avec des dromadaires infectés ou avec des personnes infectées en milieu de soins. Depuis l’identification du MERS-CoV en avril 2012, 2 640 cas et 958 décès dans 27 régions ont été signalés à l’Organisation mondiale de la Santé (OMS), dont 2 200 cas en Arabie saoudite (tableau 1).
La plupart des cas détectés à l’extérieur du Moyen-Orient concernent des personnes probablement exposées dans cette région, puis ayant voyagé à l’étranger. À ce jour, seul un nombre limité d’éclosions a été signalé à l’extérieur du Moyen-Orient (tableau 1).
Tableau 1. Nombre cumulatif de cas de MERS-CoV signalés à l’OMS par région, 2012-2025
| Régions | Nombre de cas de MERS-CoV |
| Arabie saoudite | 2200 |
| Corée du Sud | 186 |
| Émirats arabes unis | 94 |
| Jordanie | 28 |
| Qatar | 28 |
| Oman | 26 |
| République islamique d’Iran | 6 |
| Royaume-Uni de Grande-Bretagne et d’Irlande du Nord | 5 |
| Koweït | 4 |
| Allemagne | 3 |
| Thaïlande | 3 |
| Tunisie | 3 |
| Algérie | 2 |
| Autriche | 2 |
| France | 2 |
| Liban | 2 |
| Malaisie | 2 |
| Pays-Bas | 2 |
| Philippines | 2 |
| États-Unis d’Amérique | 2 |
| Bahreïn | 1 |
| Chine | 1 |
| Égypte | 1 |
| Grèce | 1 |
| Italie | 1 |
| Turquie | 1 |
| Yémen | 1 |
Le plus grand nombre de cas de MERS-CoV signalés à l’OMS au cours d’une même semaine épidémiologique a été observé à la semaine 27 (avril) de 2014, avec 127 cas, principalement dans la région de la Méditerranée orientale. La figure 1 présente la répartition des cas signalés à l’OMS depuis 2012.
Figure 1. Nombre cumulatif de cas de MERS-CoV signalés à l’OMS, 2012-2025
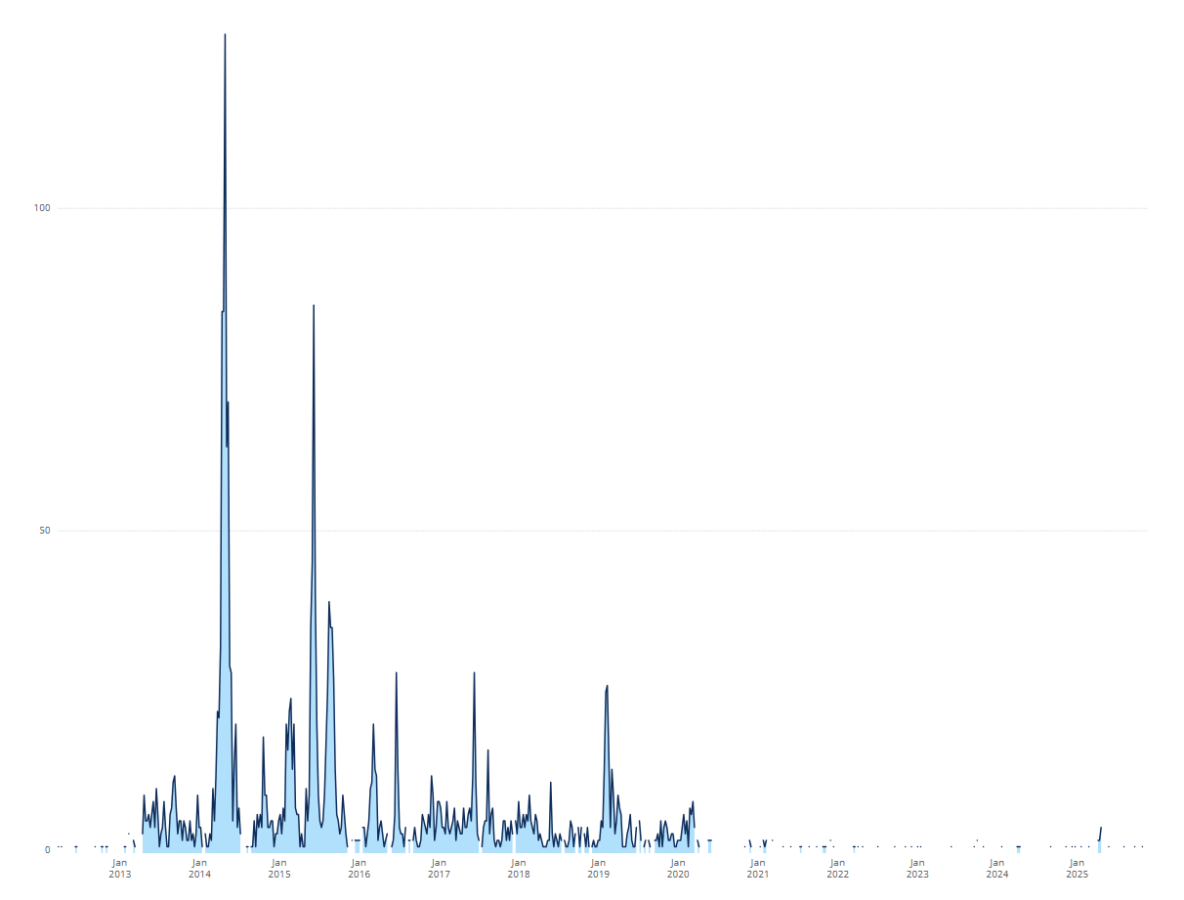
En dehors du Moyen-Orient, la plus importante éclosion est survenue en République de Corée à partir de mai 2015. Cette éclosion a été causée par un cas unique ayant voyagé dans quatre pays du Moyen-Orient et qui, à son retour en Corée du Sud, a transmis le virus à des proches, à des travailleurs de la santé et à des patients, entraînant un total de 186 cas et 38 décès.
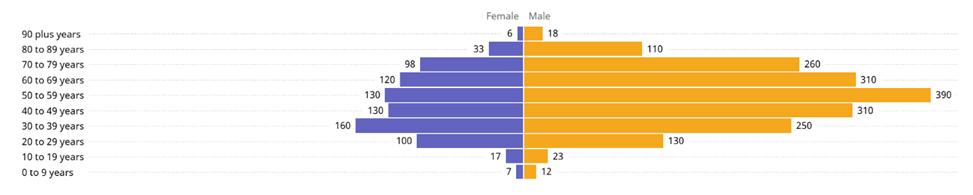
La majorité des cas survient chez les hommes et chez les personnes âgées de 18 à 59 ans. La répartition des cas selon l’âge et le sexe est présentée à la figure 2.
Figure 2. Répartition des cas de MERS-CoV depuis 2012 selon l’âge et le sexe
- ASPC – Résumé de l’évaluation du risque associé au coronavirus du syndrome respiratoire du Moyen-Orient (MERS-CoV) pour la santé publique au Canada – Canada.ca
- OMS — Coronavirus du syndrome respiratoire du Moyen-Orient (MERS-CoV)
- OMS — Tableau de bord MERS-CoV (en anglais seulement)
Quel risque les Canadiens ont-ils de contracter CoV-SRMO à l’heure actuelle?
Le risque de contracter une infection par le MERS-CoV au Canada est faible. À ce jour, aucun cas de MERS-CoV n’a été signalé au Canada. À l’échelle mondiale, la majorité des cas concerne des personnes vivant au Moyen-Orient ou y ayant voyagé, ou des personnes ayant été en contact avec un cas malade ayant récemment séjourné dans cette région.
Recommandations pour les voyageurs
Aucun avis de santé aux voyageurs lié au MERS-CoV n’est en vigueur pour les voyageurs canadiens. Toutefois, l’Agence de la santé publique du Canada (ASPC) recommande aux voyageurs de consulter deux fois la page Conseils aux voyageurs et avertissements par destination pour leur destination : une première fois lors de la planification du voyage et une deuxième peu avant le départ. La page fournit des renseignements propres à chaque pays, notamment sur les risques pour la santé, la sécurité, les lois et les coutumes locales.
À ce jour, l’OMS ne recommande ni dépistage particulier aux points d’entrée pour le MERS-CoV ni l’imposition de restrictions en matière de voyages ou de commerce.
- ASPC – Conseils de santé aux voyageurs – Voyage.gc.ca
- OMS — Bulletins d’information sur les flambées épidémiques : Syndrome respiratoire du Moyen-Orient à coronavirus, 16 février 2024
Quelles sont les mesures à prendre en cas de suspicion de CoV-SRMO ou de contact ?
Gestion des cas et des contacts
L’Agence de la santé publique du Canada (ASPC) a rédigé des lignes directrices à l’intention des autorités de santé publique pour la gestion et le contrôle des cas de MERS-CoV au Canada. La prise en charge des cas doit reposer sur un traitement symptomatique, une surveillance clinique quotidienne jusqu’à ce que l’infection soit écartée, ainsi que sur la fourniture, au besoin, de conseils concernant les soins à domicile, les modalités d’évaluation médicale, la déclaration des antécédents de voyage ou de contact et la prévention de la transmission.
- ASPC – Gestion de la santé publique à l’égard de la maladie humaine associée au coronavirus du syndrome respiratoire du Moyen-Orient: Directives provisoires concernant le confinement en présence de cas importés au Canada – Canada.ca
DÉFINITIONS NATIONALES DE CAS DE CoV-SRMO AUX FINS DE SURVEILLANCE
Définition de cas :
Les définitions de cas suivantes sont celles publiées par l’Agence de la santé publique du Canada (ASPC). Elles sont fournies à titre indicatif et ne remplacent pas le jugement clinique ou de santé publique dans la prise en charge individuelle des patients, ni ne sont destinées à orienter le triage en prévention et contrôle des infections.
Cas confirmé :
- Personne dont l’infection par le CoV-SRMO a été confirmée par le Laboratoire national de microbiologie du Canada.
Le Laboratoire national de microbiologie peut confirmer l’infection au moyen du test d’amplification des acides nucléiques (TAAN) spécifique du CoV-SRMO, des séquençages ou d’une isolation du virus dans une culture de tissus.
Cas probable :
- Personne présentant un lien épidémiologique par contact étroit1c avec un cas confirmé en laboratoire satisfaisant aux critères de maladie2, mais pour qui l’épreuve diagnostique de laboratoire du CoV-SRMO n’est pas disponible ou négative (si des doutes planent sur la qualité ou sur le moment du prélèvement de l’échantillon).
Remarque : Confirmation en laboratoire non disponible pour les raisons suivantes – (a) impossibilité d’obtenir des échantillons aux fins d’analyse en laboratoire (CoV-SRMO) puisque le patient ou les échantillons ne sont pas disponibles ou (b) diagnostic négatif du laboratoire (p. ex. résultat négatif de l’analyse du CoV-SRMO, mais des doutes planent sur la qualité ou sur le moment du prélèvement de l’échantillon).
OU
- Personne satisfaisant aux critères d’exposition1 et de maladie2 chez qui un test de dépistage en laboratoire du CoV-SRMO était positif, mais pas confirmé par le Laboratoire national de microbiologie.
Remarque : Un test de dépistage du CoV-SRMO positif doit répondre aux conditions suivantes : (1) résultat positif de réaction en chaîne de la polymérase pour au moins deux cibles précises différentes sur le génome du CoV-SRMO OU (2) résultat positif de réaction en chaîne de la polymérase pour une cible précise sur le génome du CoV-SRMO et confirmation de séquence du CoV-SRMO à partir d’une cible différente du génome viral.
Il peut s’écouler jusqu’à sept jours (à partir de la soumission de l’échantillon) avant que les résultats des tests en laboratoire soient obtenus (voir les autres remarques dans la section traitant des personnes faisant l’objet d’une enquête).
Personne faisant l’objet d’une enquête (POE) :
Remarque : Les mécanismes et systèmes de surveillance pour l’identification des personnes faisant l’objet d’une enquête peuvent varier selon la province ou le territoire en fonction du risque perçu, des ressources, des structures de soutien et d’autres contextes. Les données limitées suggèrent que le CoV-SRMO peut se manifester avec d’autres agents pathogènes viraux sous forme de co-infection. L’identification d’un agent causal ne devrait pas exclure le CoV-SRMO en présence d’un degré de suspicion possiblement élevé.
Exposition et paramètres de la maladie
- Critère d’exposition : Liens avec une région touchéeb (c.-à-d. résidence, antécédents de voyage), ou contact étroitc avec un cas confirmé ou un cas probable de CoV-SRMO au cours des 14 joursa précédant l’apparition de la maladie2 ou avec un voyageur ou un résident atteint d’une maladie respiratoire aiguë qui retourne d’une région touchéeb. Les facteurs qui augmentent le degré de suspicion doivent également être examinésd.
- Même si la période d’incubation du CoV-SRMO est encore en grande partie inconnue, un cas documenté de transmission nosocomiale interhumaine a été signalé comme ayant une période d’incubation prolongée (9 à 14 jours). Le SRAS-CoV a également démontré une période d’incubation plus longue (médiane, 4-5 jours; intervalle, 2-10 jours) comparativement aux autres coronavirus provoquant une infection chez les humains (moyenne, 2 jours; intervalle typique, 12 heures à 5 jours). Compte tenu de la variabilité inhérente des virus, des problèmes potentiels de mémoire et de la volonté d’uniformiser la surveillance de tous les virus respiratoires émergents, l’historique de l’exposition fondée sur les 14 jours précédant l’apparition de l’infection est jugée comme une approximation raisonnable et sûre.
- Régions touchées : Comme les régions touchées peuvent changer, il faut consulter le document Résumé de l’évaluation du risque pour la santé publique au Canada associé au CoV-SRMO pour obtenir les renseignements les plus récents.
- Un contact étroit est défini comme une personne qui a prodigué des soins au patient, notamment les travailleurs de la santé (à l’exception des personnes qui portent de l’équipement de protection individuelle), les membres de la famille ou autres soignants, ou qui a eu avec le patient un contact physique étroit de nature similaire OU qui a séjourné au même endroit (p. ex. qui a vécu sous le même toit ou qui a eu autrement un contact étroit prolongé à une distance de moins de deux mètres) qu’un cas probable ou confirmé alors que ce dernier était malade.
- Facteurs qui augmentent le degré de suspicion : présence dans un établissement de santé (à titre de patient, de travailleur ou de visiteur) OU contact avec des chameaux ou des produits du chameau (p. ex. lait et viande crus, sécrétions ou excrétions, y compris l’urine), dans une région touchée dans un délai de 14 jours précédant l’apparition de la maladie.
- Critères de maladie : L’apparition de la maladie est définie par la première manifestation des symptômes compatibles avec la maladie respiratoire associés à l’épisode actuel. L’accent est mis sur la détection de l’infection respiratoire aiguë sévère (IRAS) définie principalement par la présence de symptômes respiratoires, c’est-à-dire de la fièvre (plus de 38 degrés Celsius) ET l’apparition d’une toux (ou exacerbation de la toux chronique) ou de difficultés à respirer, accompagnées de signes cliniques, radiologiques ou histopathologiques de maladie du parenchyme pulmonaire (p. ex. pneumonie, pneumonite ou syndrome respiratoire aigu sévère) typiquement associés à la nécessité d’une hospitalisation ou d’une surveillance à l’unité des soins intensifs et/ou un autre marqueur de gravité (tel le décès).
De nombreuses maladies infectieuses sont associées à un spectre de maladie, y compris les infections légères ou asymptomatiques.. Des cas d’infection atypique par le CoV-SRMO sans symptôme respiratoire ont été documentés en présence de comorbidités, notamment des états immunodéprimés. Par conséquent, le jugement des cliniciens et des responsables de la santé publique doit être utilisé dans l’évaluation des patients présentant un tableau plus léger ou atypique et dont les antécédents des contacts, des comorbidités ou de la grappe pourraient élever le degré de suspicion de la maladie. Pour obtenir des renseignements supplémentaires, veuillez consulter les Directives provisoires concernant le confinement en présence de cas importés de transmission interhumaine limitée soupçonnés ou confirmés au Canada.
La discrétion du clinicien, le contexte épidémiologique ainsi que la faisabilité au niveau local doivent être pris en compte lors des discussions avec les autorités en matière de santé locales/provinciales. L’apparition de la maladie est définie par la première manifestation des symptômes respiratoires associés à l’épisode actuel.
- Définition de cas nationale: Coronavirus du syndrome respiratoire du Moyen-Orient (CoV-SRMO) – Canada.ca
Identification et déclaration
Les professionnels de la santé sont encouragés à recueillir un historique détaillé des voyages et des expositions chez les patients présentant des symptômes compatibles avec le SRMO, incluant les voyages ou expositions au cours des 14 jours précédant l’apparition de la maladie. Il doit inclure : tout lien épidémiologique avec des zones touchées par le SRMO ; un contact étroit avec un cas confirmé ou probable de MERS-CoV ou un contact avec une personne ayant récemment séjourné dans une zone touchée et présentant une infection respiratoire aiguë. Chez les patients ayant séjourné dans une zone touchée dans les 14 jours précédant l’apparition des symptômes, des antécédents de fréquentation d’un établissement de soins ou de contact avec des chameaux ou des produits dérivés doivent accroître le niveau de suspicion clinique pour une infection par le MERS-CoV.
Les cas suspects, probables et confirmés doivent être déclarés par les professionnels de la santé conformément aux exigences locales, provinciales ou territoriales.
Les professionnels de la santé sont invités à consulter les documents suivants concernant la détection, la surveillance, les analyses, le diagnostic et la déclaration du MERS-CoV au Canada :
- ASPC – Gestion de la santé publique à l’égard de la maladie humaine associée au coronavirus du syndrome respiratoire du Moyen-Orient: Directives provisoires concernant le confinement en présence de cas importés au Canada – Canada.ca
- ASPC – Protocole d’enquête microbiologique concernant les Infections Respiratoires Aiguës Sévères (IRAS) – Canada.ca
Le formulaire d’exposé de cas, incluant les instructions pour signaler les cas potentiels de MERS-CoV, est accessible à :
- ASPC – Formulaire de déclaration des cas d’agents pathogènes respiratoires émergents et les infections respiratoires aiguë sévères (IRAS) – Canada.ca
Prévention et contrôle
L’ASPC a élaboré des lignes directrices en prévention et contrôle des infections pour les professionnels de la santé prenant en charge des patients présentant un MERS-CoV suspecté ou confirmé en milieu de soins : Lignes directrices sur la prévention et le contrôle du coronavirus du syndrome respiratoire du Moyen-Orient (CoV-SRMO) dans les établissements de soins actifs. Ces lignes directrices décrivent les modalités d’identification, de prise en charge et de contrôle du MERS-CoV en milieu de soins, depuis le triage et le placement des patients jusqu’à l’utilisation de l’équipement de protection individuelle (EPI), le nettoyage de l’environnement et la surveillance des patients et du personnel exposés. Un second document, Gestion de la santé publique à l’égard de la maladie humaine associée au coronavirus du syndrome respiratoire du Moyen-Orient: Directives provisoires concernant le confinement en présence de cas importés au Canada, présente des recommandations pour la gestion des cas de MERS-CoV en milieu domiciliaire. Ces deux documents doivent être utilisés conjointement avec la législation, la réglementation et les politiques locales, provinciales et territoriales applicables.
Pour accéder au formulaire détaillé et aux instructions de déclaration des cas potentiels de MERS-CoV, veuillez consulter Formulaire de déclaration des cas d’agents pathogènes respiratoires émergents et les infections respiratoires aiguë sévères (IRAS).
Mesures de prévention à l’échelle individuelle
Comme les autres coronavirus, le MERS-CoV se transmet vraisemblablement par les sécrétions respiratoires d’une personne infectée, notamment par la toux ou des éternuements. L’hygiène respiratoire est donc essentielle. Les personnes présentant des symptômes d’infection respiratoire aiguë sont encouragées à utiliser des mouchoirs ou à porter un masque lorsqu’elles toussent ou éternuent. Tousser dans le pli du coude uniquement en l’absence de mouchoirs ou de masque, cette mesure étant considérée comme moins efficace.
